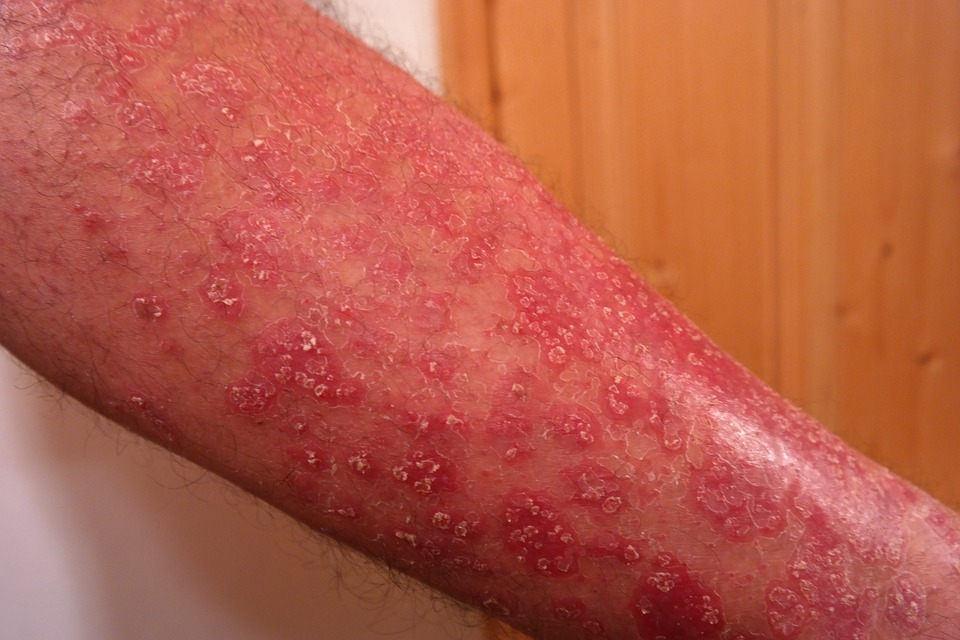
Psoriasis, den meisten von uns besser bekannt als Schuppenflechte, ist eine durch das Immunsystem vermittelte Erkrankung, bei der auf der Haut erhabene, rote, schuppige Flecken auftreten.
Psoriasis betrifft typischerweise die Außenseite der Ellbogen, Knie oder Kopfhaut, obwohl sie an jeder Stelle auftreten kann. Einige Leute berichten, dass Psoriasis juckt, Verbrennungen und Stiche. Schuppenflechte ist mit anderen schwerwiegenden Gesundheitszuständen wie Diabetes, Herzkrankheiten und Depressionen verbunden.
Wenn bei Ihnen ein Hautausschlag auftritt, der nicht mit rezeptfreien Medikamenten beseitigt wird, sollten Sie Ihren Arzt aufsuchen.
Wie bekomme ich Psoriasis?
Während die Wissenschaftler nicht wissen, was genau die Psoriasis verursacht, wissen wir, dass das Immunsystem und die Genetik eine wichtige Rolle bei der Entwicklung spielen. Normalerweise löst etwas eine Psoriasis aus. Bei Menschen mit Psoriasis wachsen die Hautzellen ungewöhnlich schnell, wodurch sich Psoriasis-Läsionen bilden.
Männer und Frauen entwickeln zu gleichen Anteilen Psoriasis.
Schuppenflechte tritt auch in allen Rassengruppen auf, jedoch in unterschiedlichen Raten. Rund 1,9 Prozent der Afroamerikaner haben Psoriasis, verglichen mit 3,6 Prozent der Kaukasier.
Psoriasis entwickelt sich häufig zwischen dem 15. und 35. Lebensjahr, kann sich jedoch in jedem Alter entwickeln. Etwa 10 bis 15 Prozent der Menschen mit Psoriasis bekommen es vor dem 10. Lebensjahr. Manche Säuglinge haben Psoriasis, obwohl dies als selten gilt.
Schuppenflechte ist nicht ansteckend. Es ist nichts, was Sie „fangen“ können oder das andere von Ihnen fangen können. Psoriasis-Läsionen sind nicht ansteckend.
Wie wird Psoriasis diagnostiziert?
Es gibt keine speziellen Blutuntersuchungen oder Instrumente zur Diagnose von Psoriasis. Ein Dermatologe (Arzt, der auf Hautkrankheiten spezialisiert ist) oder ein anderer Gesundheitsdienstleister untersucht normalerweise die betroffene Haut und stellt fest, ob es sich um Psoriasis handelt.
Ihr Arzt kann ein Stück der betroffenen Haut (eine Biopsie) nehmen und unter dem Mikroskop untersuchen. Bei einer Biopsie wirkt die Psoriasis-Haut im Vergleich zu Ekzemhaut dicker und entzündet.
Ihr Arzt möchte auch etwas über Ihre Familiengeschichte erfahren. Nach Angaben des Dermatologen Dr. Paul Yamauchi vom Dermatology and Skin Care Institute in Santa Monica, Kalifornien, hat etwa ein Drittel der Menschen mit Schuppenflechte ein Familienmitglied mit der Krankheit.
Welche Art von Schuppenflechte habe ich?
Es gibt fünf Arten von Psoriasis. Wenn Sie mehr über Ihre Art von Psoriasis erfahren, können Sie die für Sie beste Behandlung bestimmen.
Psoriasis-Plakette
Plaque-Psoriasis ist die häufigste Form der Krankheit und erscheint als erhabene, rote Flecken, die mit einem silbrig-weißen Aufbau abgestorbener Hautzellen bedeckt sind. Diese Flecken oder Plaques zeigen sich meistens auf der Kopfhaut, den Knien, Ellbogen und dem unteren Rücken. Sie jucken oft und sind schmerzhaft und können Risse bekommen und bluten.
Guttate
Guttate [GUH-Tate] Psoriasis ist eine Form der Psoriasis, die als kleine, punktartige Läsionen erscheint. Die Psoriasis-Pansoriasis beginnt häufig im Kindesalter oder im jungen Erwachsenenalter und kann durch eine Strep-Infektion ausgelöst werden. Dies ist nach der Plaque-Psoriasis die zweithäufigste Art der Psoriasis. Etwa 10 Prozent der Menschen, die an Psoriasis erkrankt sind, entwickeln Psoriasis.
Inverse
Inverse Psoriasis zeigt sich als sehr rote Läsionen in Körperfalten wie hinter dem Knie, unter dem Arm oder in der Leiste. Es kann glatt und glänzend aussehen. Viele Menschen haben gleichzeitig eine andere Art von Schuppenflechte an anderen Stellen des Körpers.
Pustulös
Pustulöse [PUHS-choo-lar] Psoriasis, gekennzeichnet durch weiße Pusteln (Blasen von nichtinfektiösem Eiter), die von roter Haut umgeben sind. Der Eiter besteht aus weißen Blutkörperchen. Es ist keine Infektion und auch nicht ansteckend. Pustulöse Psoriasis kann an allen Körperteilen auftreten, tritt jedoch meistens an Händen oder Füßen auf.
Erythrodermie
Erythrodermische Psoriasis [eh-REETH-ro-der-mik] Psoriasis ist eine besonders schwere Form der Psoriasis, die zu weit verbreiteten, feurigen Rötungen im Körper führt. Dies kann zu starkem Juckreiz und Schmerzen führen und dazu führen, dass sich die Haut in Laken löst. Es ist selten und tritt bei 3 Prozent der Menschen auf, die im Laufe ihres Lebens an Psoriasis leiden. Es erscheint im Allgemeinen bei Menschen mit instabiler Plaque-Psoriasis.
Wo tritt Schuppenflechte auf?
Psoriasis kann sich überall zeigen – an Augenlidern, Ohren, Mund und Lippen, Hautfalten, Händen und Füßen sowie Nägeln. Die Haut an jeder dieser Stellen ist unterschiedlich und erfordert unterschiedliche Behandlungen.
Lichttherapie oder topische Behandlungen werden häufig angewendet, wenn die Psoriasis auf einen bestimmten Teil des Körpers beschränkt ist. Ärzte können jedoch orale oder injizierbare Medikamente verschreiben, wenn die Psoriasis weit verbreitet ist oder Ihre Lebensqualität stark beeinträchtigt. Effektive Behandlungen stehen zur Verfügung, unabhängig davon, wo sich Ihre Schuppenflechte befindet.
Kopfhaut
Die Psoriasis der Kopfhaut kann sehr mild sein und eine leichte, feine Schuppung aufweisen. Es kann auch sehr schwer sein mit dicken, verkrusteten Platten, die die gesamte Kopfhaut bedecken. Psoriasis kann sich über den Haaransatz hinaus auf die Stirn, den Nacken und um die Ohren erstrecken.
Gesicht
Psoriasis im Gesicht betrifft meistens die Augenbrauen, die Haut zwischen Nase und Oberlippe, die obere Stirn und den Haaransatz. Psoriasis im und um das Gesicht sollte sorgfältig behandelt werden, da die Haut hier empfindlich ist.
Hände, Füße und Nägel
Behandeln Sie plötzliche Flackern der Psoriasis an Händen und Füßen unverzüglich und sorgfältig. In einigen Fällen begleiten Risse, Blasen und Schwellungen. Nagelveränderungen treten bei bis zu 50 Prozent der Menschen mit Psoriasis und mindestens 80 Prozent der Menschen mit Psoriasis-Arthritis auf.
Psoriasis im Genitalbereich
Die häufigste Art der Psoriasis im Genitalbereich ist die inverse Psoriasis, jedoch können andere Formen der Schuppenflechte an den Genitalien auftreten, insbesondere bei Männern. Genitale Psoriasis erfordert sorgfältige Behandlung und Pflege.
Hautfalten
Inverse Psoriasis kann in Hautfalten wie den Achselhöhlen und unter den Brüsten auftreten. Diese Form der Psoriasis wird häufig durch Reiben und Schwitzen gereizt.
Wie stark ist meine Psoriasis?
Psoriasis kann mild, mittelschwer oder schwer sein. Ihre Behandlungsoptionen können davon abhängen, wie stark Ihre Psoriasis ist. Der Schweregrad hängt davon ab, wie sehr Ihr Körper von Psoriasis betroffen ist. Die gesamte Hand (Handfläche, Finger und Daumen) entspricht ungefähr 1 Prozent Ihrer Körperoberfläche.
Der Schweregrad der Psoriasis wird jedoch auch daran gemessen, wie die Psoriasis die Lebensqualität einer Person beeinflusst. Zum Beispiel kann die Psoriasis einen schweren Einfluss auf die täglichen Aktivitäten haben, selbst wenn es sich um einen kleinen Bereich handelt, wie z. B. Handflächen oder Fußsohlen.
MILD
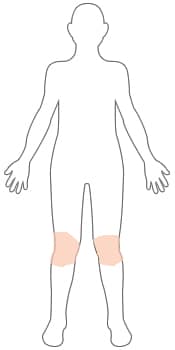
Milde Psoriasis bedeckt weniger als 3 Prozent des Körpers.
Topische Behandlungen wie Feuchtigkeitscremes, rezeptfreie Cremes und Shampoos werden normalerweise bei leichter Schuppenflechte eingesetzt.
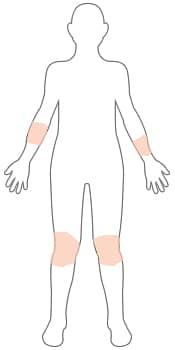
MÄSSIG – MODERAT
Moderate Psoriasis umfasst zwischen 3 und 10 Prozent des Körpers.
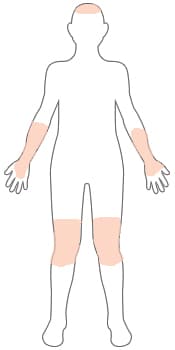
SCHWER
Wenn Psoriasis mehr als 10 Prozent Ihres Körpers bedeckt, ist dies eine schwere Erkrankung.
Bei der Behandlung von mittelschwerer bis schwerer Psoriasis handelt es sich in der Regel um eine Kombination von Behandlungsstrategien. Neben topischen Behandlungen kann Ihr Arzt Ihnen eine Phototherapie (auch Lichttherapie genannt) vorschreiben.
Ihr Arzt kann Ihnen auch systemische Medikamente, einschließlich biologischer Arzneimittel, vorschreiben, insbesondere wenn Ihre Psoriasis einen erheblichen Einfluss auf Ihre Lebensqualität hat.
Bekomme ich eine Psoriasis Arthritis?
Bei etwa 11 Prozent der mit Psoriasis diagnostizierten Personen wurde auch Psoriasis-Arthritis diagnostiziert. Allerdings entwickeln etwa 30 Prozent der Menschen mit Psoriasis eine Psoriasis-Arthritis.
Psoriasis-Arthritis kann häufig nicht diagnostiziert werden, insbesondere in ihrer milderen Form. Es ist jedoch wichtig, die Psoriasis-Arthritis frühzeitig zu behandeln, um dauerhafte Gelenkschäden zu vermeiden.
Was ist mit einer Schuppenflechte bei Kindern?
Jedes Jahr erkranken etwa 20.000 Kinder unter 10 Jahren an einer Schuppenflechte. Manchmal wird es falsch diagnostiziert, weil es mit anderen Hautkrankheiten verwechselt wird. Zu den Symptomen zählen Lochfraß und Verfärbung der Nägel, schweres Skalieren der Kopfhaut, Windeldermatitis oder Plaques, die denen der erwachsenen Psoriasis an Rumpf und Extremitäten ähnlich sind.
Psoriasis bei Säuglingen ist ungewöhnlich, tritt jedoch auf. Nur eine genaue Beobachtung kann feststellen, ob ein Kind die Krankheit hat.
Wenn ein Elternteil die Krankheit hat, besteht eine Chance von etwa 10 Prozent, dass sich ein Kind an der Krankheit erkrankt. Wenn beide Elternteile Psoriasis haben, erhöht sich die Chance auf 50 Prozent.
Niemand kann vorhersagen, wer Psoriasis bekommt. Wissenschaftler glauben heute, dass mindestens 10 Prozent der Bevölkerung eines oder mehrere der Gene erben, die eine Neigung zu Psoriasis erzeugen. Allerdings entwickeln nur 2 bis 3 Prozent der Bevölkerung die Krankheit.
Einige Jugendliche berichten von Psoriasis nach einer Infektion, insbesondere Halsentzündung. Bei einem Drittel bis der Hälfte aller Jugendlichen mit Psoriasis kann es zwei bis sechs Wochen nach Ohrenschmerzen, Halsentzündung, Bronchitis, Tonsillitis oder einer Atemwegsinfektion zu einem Aufflammen kommen.
Bei verletzten oder traumatisierten Hautstellen handelt es sich gelegentlich um Orte der Psoriasis, die als „Koebner-Phänomen“ bekannt sind. Jedoch entwickelt nicht jeder, der an Psoriasis erkrankt ist, diese an einer verletzten Stelle.
Ursachen und Auslöser
Wissenschaftler glauben, dass mindestens 10 Prozent der Menschen eines oder mehrere der Gene erben, die schließlich zu Psoriasis führen können. Allerdings entwickeln nur 2 bis 3 Prozent der Bevölkerung die Krankheit. Die Forscher glauben, dass für eine Person, die Schuppenflechte entwickelt, diese Person eine Kombination der Gene haben muss, die Psoriasis verursachen, und bestimmten äußeren Faktoren ausgesetzt sein muss, die als „Trigger“ bezeichnet werden.
Wie funktionieren Gene?
Gene steuern alles über eine Person, von der Höhe bis zur Augenfarbe. Wenn Gene normal arbeiten, funktionieren der Körper und seine Zellen normal. Wenn ein Fehltritt in der Funktionsweise eines Gens auftritt, kann dies zu einer genetischen Erkrankung wie Psoriasis führen.
Welche Gene lassen eine Schuppenflechte wahrscheinlicher werden?
Die Erforschung der Genetik der Psoriasis begann erst Anfang der 70er Jahre. In jüngster Zeit ist es aufgrund von Verbesserungen in der Medizin- und Gentechnologie und einer erhöhten Finanzierung in der Größenordnung explodiert.
2006 begann die Stiftung mit der Entnahme von DNA-Proben für die National Psoriasis Victor Henschel BioBank. Die BioBank ist die weltweit größte Sammlung von DNA-Psoriasis, die qualifizierten Forschern zur Verfügung steht. Die ersten BioBank-DNA-Proben wurden 2010 an Forscher freigegeben.
Wissenschaftler haben nun etwa 25 genetische Varianten identifiziert, die die Wahrscheinlichkeit einer Psoriasis-Erkrankung erhöhen. An der University of Michigan haben Dr. JT Elder und sein Forscherteam verschiedene Bereiche des menschlichen Genoms identifiziert, in denen mehr als ein Gen an Psoriasis und Psoriasis-Arthritis beteiligt sein kann.
An der University of California-San Francisco verwendet Dr. Wilson Liao eine neue genetische Sequenzierungstechnologie, um seltene „Trigger-Gene“ zu finden, die bei bestimmten Personen die Hauptursache für Psoriasis sein können.
Bei der Arbeit mit DNA-Proben aus einer großen Familie, zu der viele Menschen mit Psoriasis gehören, hat Anne Bowcock, Professorin für Genetik an der Washington University School of Medicine in St. Louis, eine als CARD14 bekannte Genmutation identifiziert, die ausgelöst wird, wenn sie ausgelöst wird Psoriasis plaque.
An der Universität von Utah, Drs. Gerald Krueger und Kristina Callis Duffin haben die Psoriasis von über 1.200 Patienten sorgfältig katalogisiert. Durch den Vergleich der Gene eines jeden Individuums mit der Art und Weise, wie Psoriasis in seinem Körper auftritt, hofft das Team zu verstehen, welche Gene an bestimmten Arten von Krankheiten beteiligt sind.
Die britische Forscherin Francesca Capon stellte fest, dass eine Mutation des Gens namens IL36RN an den drei Formen der pustulösen Psoriasis beteiligt sein könnte .
Was löst Psoriasis aus?
Psoriasis-Auslöser sind nicht universell. Was kann dazu führen, dass die Psoriasis einer Person aktiv wird, kann sich auf eine andere Person nicht auswirken. Zu den etablierten Psoriasis-Auslösern gehören:
Stress
Stress kann dazu führen, dass Psoriasis zum ersten Mal aufflammt oder bestehende Psoriasis verschlimmert. Entspannung und Stressabbau können dazu beitragen, zu verhindern, dass Stress auf Psoriasis wirkt.
Verletzung der Haut
Psoriasis kann in verletzten oder traumatisierten Bereichen der Haut auftreten. Dies wird als Koebner-Phänomen bezeichnet. Impfungen, Sonnenbrand und Kratzer können eine Koebner-Reaktion auslösen. Das Koebner-Phänomen kann behandelt werden, wenn es früh genug erwischt wird.
Medikamente
Bestimmte Medikamente sind mit dem Auslösen von Psoriasis verbunden, darunter:
- Lithium: Wird zur Behandlung von manischer Depression und anderen psychiatrischen Erkrankungen verwendet. Lithium verstärkt die Psoriasis bei etwa der Hälfte derjenigen, die an Psoriasis leiden.
- Malariamittel: Plaquenil, Chinacrin, Chloroquin und Hydroxychloroquin können Psoriasis auslösen, normalerweise zwei bis drei Wochen nach der Einnahme des Arzneimittels. Hydroxychloroquin verursacht am wenigsten Nebenwirkungen.
- Inderal: Diese Bluthochdruckmedikation verschlimmert die Psoriasis bei etwa 25 bis 30 Prozent der Patienten mit Psoriasis, die sie einnehmen. Es ist nicht bekannt, ob alle Medikamente gegen Bluthochdruck (Betablocker) die Psoriasis verschlimmern, aber sie können dieses Potenzial haben.
- Chinidin: Es wurde berichtet, dass diese Herzmedikation einige Fälle von Psoriasis verschlimmert.
- Indomethacin: Dies ist ein nichtsteroidales entzündungshemmendes Medikament, das zur Behandlung von Arthritis verwendet wird. Einige Fälle von Psoriasis haben sich verschlechtert. Andere entzündungshemmende Mittel können normalerweise ersetzt werden. Die negativen Auswirkungen von Indomethacin sind bei richtiger Einnahme in der Regel minimal. Seine Nebenwirkungen werden in der Regel durch die Vorteile bei Psoriasis-Arthritis überwogen.
Infektion
Alles, was das Immunsystem beeinträchtigen kann, kann die Psoriasis beeinträchtigen. Insbesondere ist die Streptokokkeninfektion (Halsentzündung) mit Psoriasis-Guttat assoziiert. Halsentzündung löst häufig den ersten Ausbruch von Psoriasis bei Guttat bei Kindern aus. Es kann auch zu einem Aufflackern nach Ohrenschmerzen, Bronchitis, Tonsillitis oder einer Atemwegsinfektion kommen.
Es ist nicht ungewöhnlich, dass jemand eine aktive Psoriasis-Flare ohne Halsentleerungssymptome hat. Sprechen Sie mit Ihrem Arzt über einen Hals-Hals-Test, falls Ihre Psoriasis ausbricht.
Andere mögliche Auslöser
Obwohl wissenschaftlich unbewiesen, vermuten manche Menschen mit Psoriasis, dass Allergien, Ernährung und Wetter ihre Psoriasis auslösen.
Menschen mit Psoriasis und Psoriasis-Arthritis haben ein erhöhtes Risiko für die Entwicklung anderer chronischer und schwerwiegender Erkrankungen, die auch als „Komorbiditäten“ bezeichnet werden.
Es wird geschätzt, dass bis zu 30 Prozent der Menschen mit Psoriasis eine Psoriasis-Arthritis entwickeln. Menschen mit einer Psoriasis-Erkrankung haben auch ein höheres Risiko für Herz-Kreislauf-Erkrankungen, Depressionen und andere Gesundheitszustände.
Psoriasis und Psoriasis-Arthritis
Krebs
In einer Reihe von Studien wurde festgestellt, dass Personen mit Psoriasis und Psoriasis-Arthritis ein erhöhtes Risiko für bestimmte Krebsarten wie Lymphome und Nicht-Melanom-Hautkrebs haben.
Eine kürzlich durchgeführte Studie hat gezeigt, dass keine einzelne Behandlung das Krebsrisiko signifikant erhöht, was darauf schließen lässt, dass die Erkrankung selbst Ihr Risiko erhöht. Menschen mit Psoriasis-Krankheit sollten regelmäßige Krebsvorsorgeuntersuchungen in ihre routinemäßige Pflege einbeziehen.
Herzkreislauferkrankung
Die Forschung verbindet weiterhin Psoriasis und Psoriasis-Arthritis mit einem erhöhten Risiko für Herz-Kreislauf-Erkrankungen, insbesondere bei Menschen mit schwerer Psoriasis. Menschen mit schwerer Psoriasis haben nach einer Studie eine um 58 Prozent höhere Wahrscheinlichkeit für ein schwerwiegendes kardiales Ereignis und 43 Prozent mehr für einen Schlaganfall.
Einige Forscher berichten, dass Herz-Kreislauf-Erkrankungen die häufigste Todesursache bei Menschen mit schwerer Psoriasis-Arthritis sind. Die gute Nachricht ist, dass die Behandlung Ihrer Erkrankung das Risiko für Herzinfarkt und Schlaganfall reduzieren kann, schlägt eine Studie vor. Sprechen Sie mit Ihrem Arzt über Ihr Risiko für Herz-Kreislauf-Erkrankungen.
Morbus Crohn
Es besteht ein Zusammenhang zwischen Psoriasis, Psoriasis-Arthritis und entzündlicher Darmerkrankung. In einer kürzlich durchgeführten Studie mit Frauen mit Psoriasis entwickelten 10 Prozent eine Form der entzündlichen Darmerkrankung wie Morbus Crohn oder Colitis ulcerosa.
Diejenigen, die an Psoriasis und Psoriasis-Arthritis litten, hatten ein noch höheres Risiko, an Morbus Crohn zu erkranken. Menschen mit Psoriasis-Krankheit und Morbus Crohn haben ähnliche genetische Mutationen. Sprechen Sie mit Ihrem Arzt, wenn Sie Symptome einer entzündlichen Darmerkrankung wie Durchfall, Bauchkrämpfe und blutigen Stuhlgang haben.
Depression
Psoriasis und Psoriasis-Arthritis können bei den Betroffenen zu erheblichem emotionalen Stress führen, einschließlich zu einem geringen Selbstwertgefühl und zu einer erhöhten Wahrscheinlichkeit von Stimmungsstörungen wie Depressionen.
Menschen mit Psoriasis-Arthritis haben ein erhöhtes Risiko für Depressionen als Personen mit Psoriasis allein, so einige Untersuchungen. Studien zeigen, dass die Behandlung Ihrer Psoriasis die Symptome einer Depression lindern kann .
Diabetes
Menschen mit Psoriasis und Psoriasis-Arthritis haben laut einer Studie aus dem Jahr 2012 ein erhöhtes Risiko für Typ-2-Diabetes. Insbesondere Menschen mit schwerer Psoriasis leiden 30 Prozent häufiger an Typ-2-Diabetes.
Eine kürzlich durchgeführte Studie hat gezeigt, dass ein Medikament namens Glucagon-like-Peptid-1, das zur Behandlung von Typ-2-Diabetes verwendet wird, auch Psoriasis helfen kann. Informieren Sie Ihren Arzt, wenn Sie an Typ-2-Diabetes-Symptomen leiden, wie z. B. verstärkter Durst, Hunger, verschwommenes Sehen oder Müdigkeit.
Metabolisches Syndrom
Es gibt einen signifikanten Zusammenhang zwischen Psoriasis-Krankheit und metabolischem Syndrom – einer Ansammlung von Zuständen, die Herzkrankheiten, Fettleibigkeit im Unterleib und Bluthochdruck umfassen. Eine nationale Stichprobe von mehr als 6.500 Personen ergab, dass 40 Prozent der Patienten mit Psoriasis ein metabolisches Syndrom hatten , verglichen mit nur 23 Prozent der Gesamtbevölkerung.
Mehr Frauen mit Psoriasis hatten ein metabolisches Syndrom als Männer. Menschen mit schwerer Psoriasis-Arthritis haben ein noch höheres Risiko. In einer kürzlich durchgeführten Studie wurde bei 44 Prozent ein metabolisches Syndrom diagnostiziert.
Fettleibigkeit
Forscher wissen seit einiger Zeit, dass Menschen mit Psoriasis-Erkrankung häufiger fettleibig sind als die normale Bevölkerung. Neuere Studien untersuchen weiterhin die Beziehung zwischen den beiden.
Eine Studie zeigte, dass Kinder mit Psoriasis ein viel höheres Risiko hatten, fettleibig zu sein, während eine andere zeigte, dass mit 18 Übergewicht das Risiko für die Entwicklung einer Psoriasis-Arthritis erhöht . Die Forschung zeigt auch, dass Abnehmen die Symptome der Psoriasis verbessern und dazu beitragen kann, Behandlungen wirksamer zu gestalten .
Osteoporose
Eine kleine Studie mit Menschen mit Psoriasis-Krankheit zeigte, dass 60 Prozent der Patienten Osteopenie hatten, eine frühe Form der Knochenerkrankung, Osteoporose, und 18 Prozent waren zu Osteoporose fortgeschritten. Das Risiko, an einer Knochenerkrankung zu erkranken, nimmt zu, je länger eine Person eine Psoriasis-Erkrankung hat.
Während allgemein davon ausgegangen wird, dass Osteoporose Frauen stärker als Männer betrifft, waren in diesem Fall Männer stärker betroffen als Frauen. Fragen Sie Ihren Arzt nach einem Knochendichtescreen.
Uveitis
Psoriasis und Psoriasis-Arthritis erhöhen das Risiko, Uveitis zu entwickeln, eine entzündliche Erkrankung des Auges. Etwa 7 Prozent der Menschen mit Psoriasis-Arthritis entwickeln nach aktuellen Studien Uveitis . Eine systemische Behandlung der Psoriasis-Krankheit kann bei einigen Symptomen helfen, aber Uveitis erfordert in der Regel eine spezifische Behandlung.
Wir empfehlen Ihnen, mit einem Augenarzt zu sprechen, wenn Sie Uveitis-Symptome haben. Dies kann ein Augenarzt oder Anbieter sein, der auf Uveitis spezialisiert ist, einschließlich eines Augenimmunologen oder eines anderen Uveitis-Spezialisten.
Lebererkrankung
Menschen mit Psoriasis und Psoriasis-Arthritis haben laut kürzlich veröffentlichten Studien möglicherweise ein höheres Risiko für die Entwicklung einer Lebererkrankung, die als nichtalkoholische Fettlebererkrankung (NAFLD) bezeichnet wird.
Nur Psoriasis
Nierenkrankheit
Menschen mit schwerer Psoriasis entwickeln doppelt so häufig eine chronische Nierenkrankheit als Personen, bei denen die Psoriasis mild war oder überhaupt keine Psoriasis hatte. Dies ergab eine Analyse von mehr als 140.000 Psoriasis-Patientenakten im Vereinigten Königreich.
Nur Psoriasis-Arthritis
Schwerhörigkeit
Eine kleine Studie mit Patienten mit Psoriasis-Arthritis zeigte, dass 31,7 Prozent einen Hörverlust hatten. Innenohrschäden wurden bei 26,7 Prozent der Menschen mit Psoriasis-Arthritis festgestellt.
Leben und Umgang mit Psoriasis
Das Leben mit Psoriasis hat einzigartige Herausforderungen. Die gute Nachricht ist, dass Gesundheitsdienstleister sich der Auswirkungen von Psoriasis auf die Lebensqualität einer Person bewusst werden. Die Forscher konzentrieren sich mehr denn je darauf, Lösungen für diese Herausforderungen zu finden.
Lernen Sie Bewältigungsstrategien für die häufigsten Anliegen der Lebensweise von Menschen mit Psoriasis.
Stressreduzierung
Stress ist ein häufiger Auslöser für eine Psoriasis-Flare. Gleichzeitig kann eine Psoriasis-Flare Stress verursachen.
Juckreiz ertragen
Der Juckreiz der Psoriasis kann die Lebensqualität stärker beeinflussen als der sichtbare Effekt der Krankheit.
Beziehungen
Es kann schwierig sein, mit Freunden und Familie über Ihre Psoriasis zu sprechen und wie sich dies auf Ihr Leben auswirkt. Psoriasis kann sich auf Ihre Beziehungen auswirken, muss aber nicht kontrolliert werden.
Depression
Menschen mit Psoriasis neigen eher dazu, depressiv zu werden. Es ist wichtig, nach Symptomen einer Depression zu suchen und sich behandeln zu lassen, wenn Sie es brauchen.
Arbeit – Berufsleben
Das Arbeiten mit Psoriasis und Psoriasis-Arthritis kann eine Herausforderung sein. Möglicherweise müssen Sie sich für Arzttermine frei machen oder nach Änderungen in Ihrer Arbeitsumgebung fragen.
Gene und Psoriasis
Gene haben den Schlüssel zum Verständnis dafür, wie das Immunsystem bei Menschen mit Psoriasis und / oder Psoriasis-Arthritis aktiviert wird.
Wenn festgestellt wird, dass ein bestimmtes Gen mit einer Psoriasis-Krankheit in Verbindung steht, ermitteln die Forscher, was das Gen unter „normalen“ Bedingungen macht. Als Nächstes versuchen sie herauszufinden, wie sich das Gen bei einer Person mit Psoriasis oder Psoriasis-Arthritis anders verhält. Dies ist ein sehr schwieriger und zeitaufwändiger Prozess, da die Forscher glauben, dass mehr als ein Gen für die Entstehung einer Psoriasis-Erkrankung verantwortlich ist.

KLINISCHE STUDIEN: PHASE 1
In der Entwicklung befindliche Arzneimittel durchlaufen in der Regel drei Phasen klinischer Studien, bis sie von der FDA zugelassen werden. Die Arzneimittelentwicklung beginnt mit präklinischen Studien, in denen das Arzneimittel durch Laborexperimente analysiert und an Tieren getestet wird. Wenn ein Medikament zum Test an Menschen bereit ist, ist der erste Schritt eine Phase-I-Studie.
Der Schwerpunkt der Phase-1-Studien, die normalerweise bei einer kleinen Anzahl von Menschen durchgeführt werden, ist das Testen des Arzneimittels auf Nebenwirkungen und andere Sicherheitsbedenken. Phase-2-Studien zielen auch darauf ab, die beste Dosis für ein Medikament zu bestimmen. Etwa 70 Prozent der Medikamente in Phase I erreichen die Phase 2.
KLINISCHE STUDIEN: PHASE 2
Phase-2-Studien sind die zweite Phase von Studien, die ein Medikament durchläuft, bevor es von der FDA zur Zulassung in Betracht gezogen werden kann. An Phase-2-Studien sind mehr Personen beteiligt als an Phase-1-Studien. In Phase-2-Studien wird nicht nur die Sicherheit des Arzneimittels bewertet, sondern auch die Wirksamkeit eines Arzneimittels, das einen bestimmten Zustand behandelt.
Etwa ein Drittel der Medikamente in Phase 2 erreicht die Phase 3. Normalerweise beginnt NPF Informationen über ein in der Entwicklung befindliches Medikament, wenn es die Phase 2 erreicht.
KLINISCHE STUDIEN: PHASE 3
Phase-3-Studien sind die dritte und letzte Phase der klinischen Studien, die ein Arzneimittel durchläuft, bevor es von der FDA zur Zulassung in Betracht gezogen werden kann. In Phase-3-Studien wird einer großen Gruppe von Menschen ein Medikament gegeben, um die Sicherheit und Wirksamkeit zu untersuchen.
In Phase-3-Studien kann das Medikament auch mit Medikamenten verglichen werden, die für dieselbe Erkrankung bereits auf dem Markt sind. Etwa 25 Prozent der Medikamente in Phase 3 werden für die Zulassung der FDA in Betracht gezogen.
KLINISCHE STUDIEN: GENEHMIGT
Nachdem die FDA ein Medikament genehmigt hat, kann es den Patienten verschrieben werden. Obwohl ein Medikament zugelassen ist, kann es dennoch in weiteren Studien getestet werden. Diese Studien können Langzeitstudien beinhalten, die das Medikament über mehrere Jahre hinweg bewerten, oder sie können den Vergleich des Medikaments mit anderen auf dem Markt befindlichen Medikamenten ermöglichen.
Manchmal wird ein zugelassenes Medikament auf andere Indikationen getestet, z. B. für die Anwendung bei Kindern oder bei anderen Krankheiten. Die folgende Liste enthält Arzneimittel, die in den letzten Jahren für die Psoriasis-Krankheit FDA-zugelassen sind.