Diabetes ist eine ernste, lebenslange Erkrankung, bei der der Blutzuckerspiegel zu hoch ist. Es gibt zwei Haupttypen, Typ 1 und Typ 2 . Sie sind unterschiedliche Bedingungen, aber sie sind beide ernst. Es gibt einige andere seltene Arten von Diabetes auch.
Symptome und Ursachen von Diabetes
Symptome von Diabetes umfassen
- erhöhter Durst und Wasserlassen
- erhöhter Hunger
- ermüden
- verschwommene Sicht
- Taubheit oder Kribbeln in den Füßen oder Händen
- Wunden, die nicht heilen
- unerklärlicher Gewichtsverlust
Die Symptome des Typ-1-Diabetes können innerhalb weniger Wochen schnell auftreten. Die Symptome des Typ-2-Diabetes entwickeln sich oft über mehrere Jahre hinweg langsam und können so mild sein, dass Sie sie vielleicht gar nicht bemerken. Viele Menschen mit Typ-2-Diabetes haben keine Symptome. Manche Leute finden nicht heraus, dass sie an der Krankheit leiden, bis sie gesundheitliche Probleme haben, die mit Diabetes zusammenhängen, wie Sehstörungen oder Herzprobleme.
Was verursacht Typ-1-Diabetes?
Typ-1-Diabetes tritt auf, wenn Ihr Immunsystem, das körpereigene Abwehrsystem, die insulinproduzierenden Betazellen der Bauchspeicheldrüse angreift und zerstört . Wissenschaftler glauben, dass Diabetes Typ 1 durch Gene und Umweltfaktoren wie Viren verursacht wird, die die Krankheit auslösen könnten. Studien wie TrialNet arbeiten daran, Ursachen für Typ-1-Diabetes und mögliche Wege zur Vorbeugung oder Verlangsamung der Krankheit aufzuzeigen.
Was verursacht Typ-2-Diabetes?
Typ-2-Diabetes – die häufigste Form von Diabetes – wird durch verschiedene Faktoren verursacht, einschließlich Lebensstilfaktoren und Gene.
Übergewicht, Fettleibigkeit und körperliche Inaktivität
Sie entwickeln eher Typ-2-Diabetes, wenn Sie nicht körperlich aktiv sind und übergewichtig oder fettleibig sind. Extra-Gewicht verursacht manchmal Insulinresistenz und ist bei Menschen mit Typ-2-Diabetes häufig. Die Position von Körperfett macht auch einen Unterschied. Zusätzliches Bauchfett ist mit Insulinresistenz, Typ-2-Diabetes und Herz- und Blutgefäßerkrankungen verbunden . Um herauszufinden, ob Ihr Gewicht für Typ-2-Diabetes gefährdet ist, sehen Sie sich diese Body Mass Index (BMI) Charts an .
Insulinresistenz
Typ-2-Diabetes beginnt normalerweise mit Insulinresistenz , einem Zustand, bei dem Muskel-, Leber- und Fettzellen Insulin nicht gut nutzen. Aus diesem Grund benötigt Ihr Körper mehr Insulin, um den Blutzucker in die Zellen zu bringen. Zuerst macht die Bauchspeicheldrüse mehr Insulin, um mit der zusätzlichen Nachfrage Schritt zu halten. Mit der Zeit kann die Bauchspeicheldrüse nicht genug Insulin produzieren und der Blutzuckerspiegel steigt.
Gene und Familiengeschichte
Wie bei Typ-1-Diabetes können bestimmte Gene dazu führen, dass Sie Typ-2-Diabetes häufiger entwickeln. Die Krankheit neigt dazu, in Familien zu laufen und tritt häufiger in diesen Rassen / ethnischen Gruppen auf:
- Afroamerikaner
- Alaska Eingeborene
- Amerikanische Indianer
- Asiatische Amerikaner
- Hispanics / Latinos
- Native Hawaiianer
- Pazifikinsulaner
Gene können auch das Risiko für Typ-2-Diabetes erhöhen, indem sie die Neigung eines Menschen erhöhen, übergewichtig oder fettleibig zu werden.
Was verursacht Schwangerschaftsdiabetes?
Wissenschaftler glauben, Schwangerschaftsdiabetes, eine Art von Diabetes, der während der Schwangerschaft entwickelt wird, wird durch die hormonellen Veränderungen der Schwangerschaft zusammen mit genetischen Faktoren und Lebensstil verursacht.
Insulinresistenz
Hormone, die von der Plazenta produziert werden zur Insulinresistenz beitragen, die bei allen Frauen während der späten Schwangerschaft auftritt. Die meisten schwangeren Frauen können genug Insulin produzieren, um die Insulinresistenz zu überwinden, manche jedoch nicht. Gestationsdiabetes tritt auf, wenn die Bauchspeicheldrüse nicht genügend Insulin produzieren kann.
Wie bei Typ-2-Diabetes ist zusätzliches Gewicht mit Schwangerschaftsdiabetes verbunden. Frauen, die übergewichtig oder fettleibig sind, können bereits Insulinresistenz haben, wenn sie schwanger werden. Zu viel Gewicht während der Schwangerschaft kann auch ein Faktor sein.
Gene und Familiengeschichte
Eine Familiengeschichte von Diabetes macht es wahrscheinlicher, dass eine Frau Schwangerschaftsdiabetes entwickelt, was darauf hindeutet, dass Gene eine Rolle spielen. Gene können auch erklären, warum die Störung häufiger bei Afroamerikanern, Indianern, Asiaten und Hispanics / Latinas auftritt.
Was kann noch Diabetes verursachen?
Genetische Mutationen und andere Krankheiten, Schäden an der Bauchspeicheldrüse und bestimmte Medikamente können ebenfalls Diabetes verursachen.
Genetische Mutationen
- Monogener Diabetes wird durch Mutationen oder Veränderungen in einem einzelnen Gen verursacht. Diese Veränderungen werden normalerweise durch Familien weitergegeben, aber manchmal passiert die Genmutation von selbst. Die meisten dieser Genmutationen verursachen Diabetes, indem sie die Bauchspeicheldrüse weniger in die Lage versetzen, Insulin herzustellen. Die häufigsten Formen von monogenem Diabetes sind neonataler Diabetes und Altersdiabetes der Jugend (MODY). Neonataler Diabetes tritt in den ersten 6 Lebensmonaten auf. Normalerweise diagnostizieren Ärzte MODY während der Pubertät oder im frühen Erwachsenenalter, aber manchmal wird die Krankheit erst später im Leben diagnostiziert.
- Mukoviszidose produziert dicken Schleim, der Narben in der Bauchspeicheldrüse verursacht. Diese Narbenbildung kann verhindern, dass die Bauchspeicheldrüse genug Insulin produziert.
- Hämochromatose bewirkt, dass der Körper zu viel Eisen speichert. Wird die Krankheit nicht behandelt, kann sich Eisen ansammeln und die Bauchspeicheldrüse und andere Organe schädigen.
Hormonelle Erkrankungen
Einige hormonelle Erkrankungen verursachen, dass der Körper zu viele bestimmte Hormone produziert, die manchmal Insulinresistenz und Diabetes verursachen.
- Cushing-Syndrom tritt auf, wenn der Körper zu viel Cortisol produziert – oft als „Stresshormon“ bezeichnet.
- Akromegalie tritt auf, wenn der Körper zu viel Wachstumshormon produziert.
- Hyperthyreose tritt auf, wenn die Schilddrüse zu viel Schilddrüsenhormon produziert.
Schädigung oder Entfernung der Bauchspeicheldrüse
Pankreatitis , Bauchspeicheldrüsenkrebs und Trauma können die Betazellen alle schädigen oder sie weniger in die Lage versetzen, Insulin zu produzieren, was zu Diabetes führt. Wenn die beschädigte Bauchspeicheldrüse entfernt wird, wird Diabetes aufgrund des Verlusts der Beta-Zellen auftreten.
Medikamente
Manchmal können bestimmte Medikamente Beta-Zellen schädigen oder die Funktionsweise von Insulin stören. Diese beinhalten
- Niacin, eine Art von Vitamin B3
- bestimmte Arten von Diuretika, auch Wasserpillen genannt
- Anti-Anfall Medikamente
- Psychopharmaka
- Arzneimittel zur Behandlung des humanen Immundefizienzvirus ( HIV )
- Pentamidin, ein Medikament zur Behandlung einer Art von Lungenentzündung
- Glukokortikoide – Arzneimittel zur Behandlung von entzündlichen Erkrankungen wie rheumatoider Arthritis , Asthma , Lupus und Colitis ulcerosa
- Medikamente gegen Abstoßungsreaktionen, die dazu beitragen, den Körper daran zu hindern, ein transplantiertes Organ abzustoßen
Statine, die Medikamente zur Senkung des LDL-Cholesterinspiegels sind, können die Wahrscheinlichkeit, dass Sie an Diabetes erkranken, leicht erhöhen. Statine schützen Sie jedoch vor Herzkrankheiten und Schlaganfällen. Aus diesem Grund überwiegen die starken Vorteile der Einnahme von Statinen die geringe Chance, dass Sie Diabetes entwickeln können.
Wenn Sie eines dieser Arzneimittel einnehmen und sich wegen der Nebenwirkungen Sorgen machen, sprechen Sie mit Ihrem Arzt.
Risikofaktoren für Typ-2-Diabetes
Ihre Chancen, Typ-2-Diabetes zu entwickeln, hängen von einer Kombination von Risikofaktoren wie Ihren Genen und Ihrem Lebensstil ab. Obwohl Sie Risikofaktoren wie Familienanamnese, Alter oder ethnische Zugehörigkeit nicht ändern können, können Sie die Risikofaktoren für Lebensstil, Essen, körperliche Aktivität und Gewicht ändern. Diese Veränderungen des Lebensstils können Ihre Chancen auf Typ-2-Diabetes beeinflussen.
Lesen Sie über Risikofaktoren für Typ-2-Diabetes und sehen Sie, welche für Sie zutreffen. Maßnahmen zu ergreifen, die Sie ändern können, kann Ihnen helfen, Diabetes Typ 2 zu verzögern oder zu verhindern.
Sie werden eher Typ-2-Diabetes entwickeln, wenn Sie
- sind übergewichtig oder fettleibig
- sind 45 Jahre oder älter
- haben eine Familiengeschichte von Diabetes
- sind Afroamerikaner, Alaska Native, Indianer, Asian American, Hispanic / Latino, Native Hawaiian oder Pacific Islander
- habe hohen Blutdruck
- haben ein niedriges Niveau von HDL („gutes“) Cholesterin , oder ein hohes Niveau von Triglyceriden
- haben eine Geschichte von Schwangerschaftsdiabetes oder gebar ein Baby mit einem Gewicht von 9 Pfund oder mehr
- sind nicht körperlich aktiv
- eine Geschichte von Herzerkrankungen oder Schlaganfall haben
- habe eine Depression
- haben PCO-Syndrom , auch PCOS genannt
- haben Acanthosis nigricans -dunkel, dick und samtige Haut um den Hals oder Achseln
Sie können auch den Diabetes-Risiko-Test machen, um mehr über Ihr Risiko für Typ-2-Diabetes zu erfahren.
Um zu sehen, ob Ihr Gewicht für Typ-2-Diabetes ein Risiko darstellt, finden Sie Ihre Höhe in den Body Mass Index (BMI) -Diagrammen unten. Wenn Ihr Gewicht gleich oder größer als das angegebene Gewicht ist, haben Sie eine größere Chance, die Krankheit zu entwickeln.
| Kategorie | BMI (kg/m²) | Körpergewicht | |
| starkes Untergewicht | <16,0 | Untergewicht | |
| Mäßiges Untergewicht | 16,0 – 17,0 | Untergewicht | |
| Leichtes Untergewicht | 17,0 – 18,5 | Untergewicht | |
| Normalgewicht | 18,5 – 24,9 | Normalgewicht | |
| Präadipositas | 25,0 – 29,9 | Übergewicht | |
| Adipositas Grad I | 30,0 – 34,9 | Adipositas | |
| Adipositas Grad II | 35,0 – 39,9 | Adipositas | |
| Adipositas Grad III | ≥ 40 | Adipositas |
Was kann ich tun, um Typ-2-Diabetes zu verhindern?
Sie können Maßnahmen ergreifen, um Typ-2-Diabetes zu verhindern oder zu verzögern, indem Sie abnehmen, wenn Sie übergewichtig sind, weniger Kalorien zu sich nehmen und körperlich aktiver sind. Sprechen Sie mit Ihrem Arzt über die oben aufgeführten gesundheitlichen Bedingungen, die möglicherweise eine medizinische Behandlung erfordern. Das Management dieser Gesundheitsprobleme kann dazu beitragen, Ihre Chancen auf Typ-2-Diabetes zu reduzieren. Fragen Sie auch Ihren Arzt nach Medikamenten, die Ihr Risiko erhöhen könnten.
Diabetes Typ 2 verhindern
Vielleicht haben Sie erfahren, dass Sie eine hohe Chance haben, Typ-2-Diabetes , die häufigste Form von Diabetes, zu entwickeln. Sie könnten übergewichtig sein oder einen Elternteil, Bruder oder eine Schwester mit Typ-2-Diabetes haben. Vielleicht hatten Sie Schwangerschaftsdiabetes, das ist Diabetes, der sich während der Schwangerschaft entwickelt. Dies sind nur einige Beispiele für Faktoren, die Ihre Chancen auf Typ-2-Diabetes erhöhen können .
Diabetes kann ernste Gesundheitsprobleme verursachen , wie Herzkrankheit, Schlaganfall und Augen- und Fußprobleme. Prädiabetes kann auch gesundheitliche Probleme verursachen. Die gute Nachricht ist, dass Typ-2-Diabetes verzögert oder sogar verhindert werden kann. Je länger Sie Diabetes haben, desto wahrscheinlicher ist es, dass Sie gesundheitliche Probleme bekommen, so dass eine Verzögerung des Diabetes um ein paar Jahre Ihrer Gesundheit zugute kommt. Sie können helfen, Typ-2-Diabetes zu verhindern oder zu verzögern, indem Sie eine moderate Menge an Gewicht verlieren, indem Sie einem kalorienreduzierten Ernährungsplan folgen und an den meisten Tagen der Woche körperlich aktiv sind. Fragen Sie Ihren Arzt, ob Sie das Diabetesmedikament Metformin einnehmen sollten um zu verhindern oder zu verzögern Typ 2 Diabetes. 1
Wie kann ich meine Chancen auf Typ-2-Diabetes senken?
Forschung wie das Diabetes-Präventionsprogramm zeigt, dass Sie viel tun können, um Ihre Chancen auf Typ-2-Diabetes zu reduzieren. Hier sind einige Dinge, die Sie ändern können, um Ihr Risiko zu verringern:
- Gewicht verlieren und halten Sie es ab. Sie können Diabetes verhindern oder verzögern, indem Sie 5 bis 7 Prozent Ihres Anfangsgewichts verlieren. 1 Zum Beispiel, wenn Sie 200 Pfund wiegen, wäre Ihr Ziel, etwa 10 bis 14 Pfund zu verlieren.
- Mehr bewegen. Holen Sie sich mindestens 30 Minuten körperliche Aktivität an 5 Tagen pro Woche. Wenn Sie nicht aktiv waren, sprechen Sie mit Ihrem Arzt darüber, welche Aktivitäten am besten sind. Beginnen Sie langsam, sich Ihrem Ziel zu nähern.
- Ernähren Sie sich die meiste Zeit gesund. Iss kleinere Portionen, um die Menge an Kalorien zu reduzieren, die du jeden Tag isst und dir dabei hilft, Gewicht zu verlieren. Die Wahl von Lebensmitteln mit weniger Fett ist eine weitere Möglichkeit, Kalorien zu reduzieren. Trinken Sie Wasser statt gesüßte Getränke.
Fragen Sie Ihren Arzt darüber, welche anderen Änderungen Sie vornehmen können, um Diabetes Typ 2 zu verhindern oder zu verzögern.
Ihre beste Chance, Typ-2-Diabetes vorzubeugen, besteht meist darin, Veränderungen im Lebensstil vorzunehmen, die langfristig für Sie funktionieren.
Was soll ich tun, wenn mein Arzt mir sagt, ich hätte einen Prädiabetes?
Prädiabetes ist, wenn Ihre Blutzuckerspiegel , auch Blutzucker genannt, höher als normal sind, aber nicht hoch genug, um Diabetes genannt zu werden. Prädiabetes zu haben ist ernst, weil es Ihre Chance erhöht, Typ-2-Diabetes zu entwickeln. Viele der gleichen Faktoren, die Ihre Chance erhöhen, Typ 2 Diabetes zu entwickeln, setzen Sie einem Risiko für Prädiabetes.
Andere Namen für Prädiabetes sind eingeschränkte Nüchternglukose oder gestörte Glukosetoleranz. Manche Menschen nennen Prädiabetes „Borderline-Diabetes“.
Ungefähr 1 von 3 Amerikanern hat Prädiabetes, entsprechend neuer Diabetes-Statistik von den Zentren für Krankheitskontrolle und Prävention. Sie werden nicht wissen, ob Sie Prädiabetes haben, wenn Sie nicht getestet werden.
Wenn Sie eine Prädiabetes haben, können Sie Ihre Chance, Typ-2-Diabetes zu entwickeln, senken. Verlieren Sie Gewicht, wenn Sie müssen, werden Sie körperlich aktiver und folgen Sie einem kalorienreduzierten Ernährungsplan.
Wenn ich während der Schwangerschaft Schwangerschaftsdiabetes hatte, wie kann ich meine Chancen auf Typ-2-Diabetes senken?
Schwangerschaftsdiabetes ist eine Art von Diabetes, der während der Schwangerschaft entsteht. Die meiste Zeit, Schwangerschaftsdiabetes geht weg, nachdem Ihr Baby geboren ist. Selbst wenn Ihr Schwangerschaftsdiabetes verschwindet, haben Sie immer noch eine größere Chance, innerhalb von 5 bis 10 Jahren Diabetes Typ 2 zu entwickeln. Ihr Kind wird möglicherweise auch übergewichtiger und entwickelt im späteren Leben Typ-2-Diabetes. Gesunde Entscheidungen zu treffen, hilft der ganzen Familie und schützt Ihr Kind vor Fettleibigkeit oder Diabetes.
Hier sind die Schritte, die Sie für sich und Ihr Kind ergreifen sollten, wenn Sie Schwangerschaftsdiabetes hatten:
- Lassen Sie sich 6 bis 12 Wochen nach der Geburt Ihres Babys auf Diabetes testen. Wenn Ihr Blutzucker immer noch hoch ist, können Sie Typ-2-Diabetes haben. Wenn Ihr Blutzuckerwert normal ist, sollten Sie alle 3 Jahre getestet werden, um festzustellen, ob Sie Typ-2-Diabetes entwickelt haben.
- Aktiv sein und gesunde Lebensmittel auswählen, um wieder zu einem gesunden Gewicht zu kommen.
- Stillen Sie Ihr Baby. Stillen gibt Ihrem Baby die richtige Balance von Nährstoffen und hilft Ihnen, Kalorien zu verbrennen.
- Fragen Sie Ihren Arzt, ob Sie das Diabetesmedikament Metformin einnehmen sollten, um Typ-2-Diabetes vorzubeugen.
Diabetes-Tests und Diagnose
Ihr Arzt kann Diabetes, Prädiabetes und Schwangerschaftsdiabetes durch Bluttests diagnostizieren. Die Bluttests zeigen, ob Ihr Blutzucker zu hoch ist.
Versuchen Sie nicht, sich selbst zu diagnostizieren, wenn Sie glauben, Sie könnten Diabetes haben. Testgeräte, die Sie über den Ladentisch kaufen können, wie zum Beispiel ein Blutzuckermessgerät , können Diabetes nicht diagnostizieren.
Wer sollte auf Diabetes getestet werden?
Jeder, der Symptome von Diabetes hat, sollte auf die Krankheit getestet werden. Manche Menschen haben keine Symptome, können jedoch Risikofaktoren für Diabetes haben und müssen getestet werden. Tests ermöglichen es Ärzten, früher Diabetes zu finden und mit ihren Patienten zusammenzuarbeiten, um Diabetes zu verwalten und Komplikationen vorzubeugen .
Testing ermöglicht auch Fachkräften im Gesundheitswesen Prädiabetes zu finden. Wenn Sie übergewichtig sind, können Sie Lebensstiländerungen vornehmen, um eine moderate Menge an Gewicht zu verlieren. Dies kann Ihnen helfen, Typ-2-Diabetes zu verzögern oder zu verhindern .
Diabetes Typ 1
Am häufigsten tritt bei Menschen mit Diabetes-Symptomen der Test auf Typ-1-Diabetes auf. Ärzte diagnostizieren meist Typ-1-Diabetes bei Kindern und jungen Erwachsenen. Da Typ-1-Diabetes in Familien betrieben werden kann, bietet eine Studie namens TrialNet kostenlose Tests für Familienmitglieder von Menschen mit der Krankheit, auch wenn sie keine Symptome haben.
Typ 2 Diabetes
Experten empfehlen Routine-Tests für Typ-2-Diabetes, wenn Sie
- sind 45 Jahre oder älter
- sind im Alter zwischen 19 und 44, sind übergewichtig oder fettleibig und haben einen oder mehrere andere Diabetes-Risikofaktoren
- sind eine Frau, die Schwangerschaftsdiabetes hatte
Die Krankenversicherung übernimmt die Kosten für Diabetes-Tests für Menschen mit bestimmten Risikofaktoren für Diabetes.
Obwohl Typ-2-Diabetes am häufigsten bei Erwachsenen auftritt, können Kinder auch Typ-2-Diabetes entwickeln. Experten empfehlen die Untersuchung von Kindern im Alter von 10 bis 18 Jahren, die übergewichtig oder fettleibig sind und mindestens zwei weitere Risikofaktoren für die Entwicklung von Diabetes haben.
- niedriges Geburtsgewicht
- eine Mutter, die Diabetes hatte, während sie schwanger war
- ein Risikofaktor, der unter Risikofaktoren für Typ-2-Diabetes erwähnt wird
Schwangerschaftsdiabetes
Alle schwangeren Frauen, die keine vorherige Diabetesdiagnose haben, sollten auf Gestationsdiabetes geprüft werden . Wenn Sie schwanger sind, werden Sie zwischen 24 und 28 Schwangerschaftswochen einen Glukose-Provokationstest durchführen .
Welche Tests werden verwendet, um Diabetes und Prädiabetes zu diagnostizieren?
Gesundheitsfachleute verwenden am häufigsten den Nüchtern-Plasma-Glukose (FPG) -Test oder den A1C-Test, um Diabetes zu diagnostizieren. In einigen Fällen können sie einen zufälligen Plasma-Glukose (RPG) -Test verwenden.
Nüchtern-Plasmaglukose (FPG) Test
Der FPG-Bluttest misst Ihren Blutzuckerspiegel zu einem bestimmten Zeitpunkt. Für die zuverlässigsten Ergebnisse ist es am besten, diesen Test am Morgen zu haben, nachdem Sie für mindestens 8 Stunden fasten. Fasten bedeutet nichts zu essen oder zu trinken außer Wasser.
A1C-Test
Der A1C-Test ist ein Bluttest, der Ihre durchschnittlichen Blutzuckerwerte in den letzten 3 Monaten angibt. Andere Namen für den A1C-Test sind Hämoglobin A1C, HbA1C, glykiertes Hämoglobin und glykosylierter Hämoglobin-Test. Sie können vor diesem Test essen und trinken. Wenn Sie den A1C zur Diagnose von Diabetes verwenden, berücksichtigt Ihr Arzt Faktoren wie Ihr Alter und ob Sie Anämie haben oder ein anderes Problem mit deinem Blut. 1 Der A1C-Test ist bei Menschen mit Anämie nicht genau.
Wenn Sie eine afrikanische, mediterrane oder südostasiatische Abstammung haben, können Ihre A1C-Testergebnisse falsch hoch oder niedrig sein . Ihr Arzt muss möglicherweise eine andere Art von A1C-Test bestellen.
Ihr medizinisches Fachpersonal wird Ihr A1C-Testergebnis als Prozentsatz angeben, z. B. einen A1C von 7 Prozent. Je höher der Prozentsatz, desto höher ist der durchschnittliche Blutzuckerspiegel.
Menschen mit Diabetes nutzen auch Informationen aus dem A1C-Test, um ihre Diabetes zu managen .
Random Plasmaglucose (RPG) Test
Manchmal verwenden medizinische Fachkräfte den RPG-Test, um Diabetes zu diagnostizieren, wenn Diabetes-Symptome vorhanden sind und sie nicht warten wollen, bis Sie gefastet haben. Sie brauchen nicht über Nacht für den RPG-Test zu fasten. Sie können diesen Bluttest jederzeit durchführen lassen.
Mit welchen Tests wird Schwangerschaftsdiabetes diagnostiziert?
Schwangere Frauen können den Glucose-Challenge-Test, den oralen Glucose-Toleranz-Test oder beides haben. Diese Tests zeigen, wie gut Ihr Körper mit Glukose umgeht.
Glucose-Challenge-Test
Wenn Sie schwanger sind und ein Arzt Sie auf Schwangerschaftsdiabetes prüft, erhalten Sie möglicherweise zuerst den Glukose-Belastungstest. Ein anderer Name für diesen Test ist der Glucose-Screening-Test. In diesem Test wird ein medizinisches Fachpersonal Ihr Blut 1 Stunde nach dem Trinken einer süßen Flüssigkeit, die Glukose enthält, entnehmen. Sie müssen für diesen Test nicht fasten. Wenn Ihr Blutzuckerspiegel zu hoch ist (135 bis 140 oder mehr), müssen Sie möglicherweise während des Fastens auf einen oralen Glukosetoleranztest zurückgreifen.
Oraler Glukosetoleranztest (OGTT)
Das OGTT misst den Blutzucker, nachdem Sie mindestens 8 Stunden lang fasten. Zunächst wird ein Arzt Ihr Blut entnehmen. Dann trinkst du die Flüssigkeit, die Glukose enthält. Für die Diagnose von Schwangerschaftsdiabetes benötigen Sie Ihr Blut jede Stunde für 2 bis 3 Stunden.
Hohe Blutzuckerwerte zu zwei oder mehr Bluttests während des OGTT-Fastens, 1 Stunde, 2 Stunden oder 3 Stunden bedeuten, dass Sie einen Schwangerschaftsdiabetes haben. Ihr Gesundheitsteam wird Ihnen erklären, was Ihre OGTT-Ergebnisse bedeuten.
Angehörige der Gesundheitsberufe können das OGTT auch zur Diagnose von Typ-2-Diabetes und Prädiabetes bei Menschen, die nicht schwanger sind, verwenden. Das OGTT hilft Ärzten, Typ-2-Diabetes und Prädiabetes besser als der FPG-Test zu erkennen. Das OGTT ist jedoch ein teurer Test und ist nicht so einfach zu geben. Um Diabetes Typ 2 und Prädiabetes zu diagnostizieren, muss ein Arzt Ihr Blut 1 Stunde nach dem Trinken der Flüssigkeit, die Glukose enthält, und erneut nach 2 Stunden ziehen.
Welche Testnummern sagen mir, ob ich Diabetes oder Prädiabetes habe?
Jeder Test zur Erkennung von Diabetes und Prädiabetes verwendet eine andere Messung. Normalerweise muss dieselbe Testmethode an einem zweiten Tag wiederholt werden, um Diabetes zu diagnostizieren. Ihr Arzt kann auch eine zweite Testmethode verwenden, um zu bestätigen, dass Sie Diabetes haben.
Die folgende Tabelle hilft Ihnen zu verstehen, was Ihre Testnummern bedeuten, wenn Sie nicht schwanger sind.
| Diagnose | A1C (Prozent) | Nüchtern-Plasmaglukose (FPG) a | Oral glucose tolerance test (OGTT)ab | Zufalls-Plasmaglucose-Test (RPG) a |
| Normal | unter 5.7 | 99 oder darunter | 139 oder darunter | |
| Prädiabetes | 5.7 bis 6.4 | 100 bis 125 | 140 bis 199 | |
| Diabetes | 6.5 oder höher | 126 oder höher | 200 oder höher | 200 oder höher |
Welche Tests helfen meinem Arzt, welche Art von Diabetes ich habe?
Auch wenn die hier beschriebenen Tests bestätigen können, dass Sie Diabetes haben, können Sie nicht feststellen, welchen Typ Sie haben. Manchmal ist das medizinische Fachpersonal unsicher, ob Diabetes Typ 1 oder Typ 2 ist. Eine seltene Art von Diabetes, die bei Babys auftreten kann, monogener Diabetes genannt , kann auch mit Typ-1-Diabetes verwechselt werden. Die Behandlung hängt von der Art des Diabetes ab, deshalb ist es wichtig zu wissen, welche Art von Diabetes man hat.
Um herauszufinden, ob Ihr Diabetes Typ 1 ist, kann Ihr Arzt nach bestimmten Autoantikörpern suchen. Autoantikörper sind Antikörper , die fälschlicherweise Ihre gesunden Gewebe und Zellen angreifen. Die Anwesenheit von einem oder mehreren von verschiedenen Typen von Autoantikörpern, die für Diabetes spezifisch sind, ist bei Typ-1-Diabetes üblich, aber nicht bei Typ-2-Diabetes oder monogenem Diabetes. Ein Arzt muss für diesen Test Blut abnehmen.
Wenn Sie während der Schwangerschaft Diabetes hatten, sollten Sie spätestens 12 Wochen nach der Geburt Ihres Babys getestet werden, um festzustellen, ob Sie an Diabetes Typ 2 leiden.
Umgang – Diabetes verwalten
Sie können Ihren Diabetes verwalten und ein langes und gesundes Leben führen, indem Sie jeden Tag auf sich aufpassen.
Diabetes kann fast jeden Teil Ihres Körpers betreffen. Daher müssen Sie Ihren Blutzuckerspiegel, auch Blutzucker genannt , verwalten . Verwalten Sie Ihren Blutzucker, sowie Ihren Blutdruck und Cholesterin , können helfen, die gesundheitlichen Probleme zu verhindern, die auftreten können, wenn Sie Diabetes haben.
Wie kann ich meinen Diabetes bewältigen?
Mithilfe Ihres Gesundheitspflegeteams können Sie einen Diabetes-Selbsthilfeplan erstellen, um Ihren Diabetes zu verwalten. Ihr Selbsthilfeplan kann folgende Schritte beinhalten:
Verwalten Sie Ihr Diabetes-ABC
Wenn Sie Ihr Diabetes-ABC kennen, können Sie Ihren Blutzucker, Blutdruck und Cholesterinspiegel besser kontrollieren. Das Rauchen aufzuhören, wenn Sie rauchen, hilft Ihnen auch, Ihren Diabetes zu handhaben. Arbeiten in Richtung Ihrer ABC-Ziele können helfen, Ihre Chancen auf einen Herzinfarkt, Schlaganfall oder andere Diabetes-Probleme zu senken .
A für den A1C-Test
Der A1C-Test zeigt Ihren durchschnittlichen Blutzuckerspiegel in den letzten 3 Monaten an. Das A1C-Ziel für viele Menschen mit Diabetes liegt unter 7 Prozent. Fragen Sie Ihr Gesundheitsteam, was Ihr Ziel sein sollte.
B für Blutdruck
Das Blutdruckziel für die meisten Menschen mit Diabetes liegt unter 140/90 mm Hg. Fragen Sie, was Ihr Ziel sein sollte.
C für Cholesterin
Sie haben zwei Arten von Cholesterin in Ihrem Blut: LDL und HDL. LDL oder „schlechtes“ Cholesterin kann sich aufbauen und Ihre Blutgefäße verstopfen. Zu viel schlechtes Cholesterin kann einen Herzinfarkt oder Schlaganfall verursachen. HDL oder „gutes“ Cholesterin hilft, das „schlechte“ Cholesterin aus Ihren Blutgefäßen zu entfernen.
Fragen Sie Ihr Gesundheitsteam, wie hoch Ihre Cholesterinwerte sein sollten. Wenn Sie über 40 Jahre alt sind, müssen Sie möglicherweise ein Statin-Medikament zur Herzgesundheit einnehmen.
S für stoppen zu rauchen
Nicht rauchen ist besonders wichtig für Menschen mit Diabetes, da Rauchen und Diabetes die Blutgefäße verengen. Eine Verengung der Blutgefäße lässt dein Herz härter arbeiten. E-Zigaretten sind auch keine sichere Option.
Wenn du mit dem Rauchen aufhörst
- Sie verringern das Risiko für Herzinfarkt, Schlaganfall, Nervenerkrankungen, Nierenerkrankungen, diabetische Augenerkrankungen und Amputationen
- Ihr Cholesterinspiegel und Ihr Blutdruck können sich verbessern
- Ihre Blutzirkulation wird sich verbessern
- Sie können es leichter haben, körperlich aktiv zu sein
Wenn Sie Ihren A1C-, Blutdruck- und Cholesterinspiegel nahe an Ihren Zielen halten und mit dem Rauchen aufhören, können Sie die langfristigen schädlichen Auswirkungen von Diabetes verhindern. Diese Gesundheitsprobleme umfassen Herzerkrankungen, Schlaganfall, Nierenerkrankungen, Nervenschäden und Augenerkrankungen. Nehmen Sie es bei Ihren Arztbesuchen mit. Sprechen Sie über Ihre Ziele und wie Sie vorgehen und ob Sie Änderungen in Ihrem Diabetes-Versorgungsplan vornehmen müssen.
Folgen Sie Ihrem Diabetes-Ernährungsplan
Machen Sie einen Diabetes-Mahlzeitplan mit Hilfe Ihres Gesundheitspflegeteams. Nach einer Mahlzeit Plan hilft Ihnen, Ihren Blutzucker, Blutdruck und Cholesterin zu verwalten.
Wählen Sie Obst und Gemüse, Bohnen, Vollkornprodukte, Huhn oder Truthahn ohne Haut, Fisch, mageres Fleisch und fettarme oder fettarme Milch und Käse. Trinken Sie Wasser statt zuckergezuckerter Getränke. Wählen Sie Lebensmittel, die weniger Kalorien, gesättigte Fettsäuren, Transfette, Zucker und Salz enthalten.
Erfahren Sie mehr über eine gesunde Ernährung
Machen Sie körperliche Aktivität Teil Ihrer täglichen Routine
Setzen Sie ein Ziel, um körperlich aktiver zu sein. Versuchen Sie, an den meisten Tagen der Woche bis zu 30 Minuten oder mehr an körperlicher Aktivität zu arbeiten.
Schnelles Gehen und Schwimmen sind gute Möglichkeiten, sich mehr zu bewegen. Wenn Sie jetzt nicht aktiv sind, fragen Sie Ihr Gesundheitsteam nach den Arten und Mengen der körperlichen Aktivität, die für Sie geeignet sind.
Wenn Sie Ihrem Ernährungsplan folgen und aktiver sein möchten, können Sie dabei bleiben oder ein gesundes Gewicht erreichen. Wenn Sie übergewichtig oder fettleibig sind, arbeiten Sie mit Ihrem Gesundheitsteam zusammen, um einen für Sie richtigen Gewichtsverlustplan zu erstellen.
Nimm deine Medizin
Nehmen Sie Ihre Medikamente gegen Diabetes und andere gesundheitliche Probleme, auch wenn Sie sich gut fühlen oder Ihre Blutzucker-, Blutdruck- und Cholesterinwerte erreicht haben. Diese Medikamente helfen Ihnen, Ihr ABC zu verwalten. Fragen Sie Ihren Arzt, wenn Sie Aspirin einnehmen müssen, um einen Herzinfarkt oder Schlaganfall zu verhindern. Informieren Sie Ihren Arzt, wenn Sie sich Ihre Medikamente nicht leisten können oder wenn Sie Nebenwirkungen von Ihren Medikamenten haben. Erfahren Sie mehr über Insulin und andere Diabetesmedikamente .
Überprüfen Sie Ihren Blutzuckerspiegel
Für viele Menschen mit Diabetes ist die tägliche Kontrolle ihres Blutzuckerspiegels ein wichtiger Weg, um mit ihrem Diabetes fertig zu werden. Die Überwachung Ihres Blutzuckerspiegels ist am wichtigsten, wenn Sie Insulin einnehmen. Die Ergebnisse der Blutzuckermessung können Ihnen dabei helfen, Entscheidungen über Ernährung, körperliche Aktivität und Medikamente zu treffen.
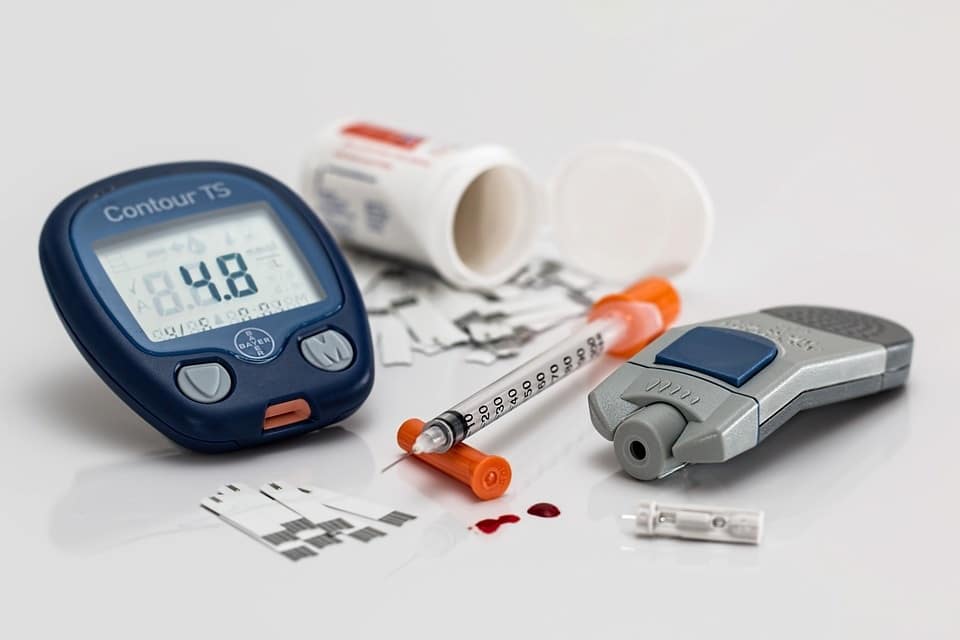
Die gebräuchlichste Art, Ihren Blutzuckerspiegel zu Hause zu kontrollieren, ist ein Blutzuckermessgerät. Sie erhalten einen Blutstropfen, indem Sie die Seite Ihrer Fingerspitze mit einer Lanzette anstechen . Dann tragen Sie das Blut auf einen Teststreifen auf. Das Messgerät zeigt Ihnen an, wie viel Glukose gerade in Ihrem Blut ist.
Fragen Sie Ihr Gesundheitsteam, wie oft Sie Ihren Blutzuckerspiegel überprüfen sollten. Achten Sie darauf, Ihre Blutzucker-Selbstkontrollen aufzuzeichnen. Nehmen Sie diese Aufzeichnungen mit, wenn Sie Ihr Gesundheitspflegeteam besuchen.
Was ist kontinuierliches Glukosemonitoring?
Continuous Glucose Monitoring (CGM) ist ein weiterer Weg, um Ihren Blutzuckerspiegel zu überprüfen. Die meisten CGM-Systeme verwenden einen winzigen Sensor, den Sie unter die Haut legen. Der Sensor misst alle paar Minuten den Blutzuckerspiegel in den Flüssigkeiten zwischen den Zellen Ihres Körpers und kann während des Tages und der Nacht Veränderungen Ihres Blutzuckerspiegels zeigen. Wenn das CGM-System anzeigt, dass Ihre Glukose zu hoch oder zu niedrig ist, sollten Sie Ihre Glukose mit einem Blutzuckermessgerät überprüfen, bevor Sie Änderungen an Ihrem Ernährungsplan, Ihrer körperlichen Aktivität oder Ihren Medikamenten vornehmen. Ein CGM-System ist besonders nützlich für Menschen, die Insulin verwenden und Probleme mit niedrigem Blutzucker haben.
Was sind die empfohlenen Ziele für den Blutzuckerspiegel?
Viele Menschen mit Diabetes versuchen, ihren Blutzucker auf diesem normalen Niveau zu halten:
- Vor einer Mahlzeit: 80 bis 130 mg / dL
- Ungefähr 2 Stunden nach dem Essen: weniger als 180 mg / dL
Sprechen Sie mit Ihrem Gesundheitsteam über den besten Zielbereich für Sie. Informieren Sie Ihren Arzt, wenn Ihr Blutzuckerspiegel häufig über oder unter Ihrem Zielbereich liegt.
Was passiert, wenn mein Blutzuckerspiegel zu niedrig wird?
Manchmal fallen die Blutzuckerspiegel unter die Stelle, an der sie sein sollten, was als Hypoglykämie bezeichnet wird. Für die meisten Menschen mit Diabetes ist der Blutzuckerspiegel zu niedrig, wenn er unter 70 mg / dL liegt.
Hypoglykämie kann lebensbedrohlich sein und muss sofort behandelt werden.
Was passiert, wenn mein Blutzuckerspiegel zu hoch wird?
Ärzte nennen hohe Blutzucker Hyperglykämie.
Symptome, dass Ihre Blutzuckerspiegel möglicherweise zu hoch sind, umfassen
- durstig fühlen
- sich müde oder schwach fühlen
- Kopfschmerzen
- oft urinieren
- verschwommene Sicht
Wenn Sie häufig einen hohen Blutzuckerspiegel oder hohe Blutzuckerwerte haben, sprechen Sie mit Ihrem Gesundheitsteam. Möglicherweise benötigen Sie eine Änderung Ihres Diabetes-Ernährungsplans, Ihres Bewegungsplans oder Ihrer Medikamente.
Arbeiten Sie mit Ihrem Gesundheitsteam zusammen
Die meisten Menschen mit Diabetes erhalten medizinische Versorgung von einem Hausarzt. Allgemeinmediziner gehören Internisten, Hausärzte und Kinderärzte. Manchmal kümmern sich Arzthelferinnen und Krankenschwestern mit zusätzlicher Ausbildung, die als Krankenschwester praktiziert werden, um die Erstversorgung. Sie müssen von Zeit zu Zeit auch andere Pflegefachkräfte sehen. Ein Team von medizinischen Fachkräften kann Ihnen helfen, Ihre Diabetes-Selbstversorgung zu verbessern. Denken Sie daran, dass Sie das wichtigste Mitglied Ihres Gesundheitspflegeteams sind.
Neben einem Hausarzt kann Ihr Gesundheitsteam auch Folgendes einschließen:
- ein Endokrinologe für eine spezifischere Diabetesversorgung
- ein registrierter Ernährungsberater, auch Ernährungsberater genannt
- eine Krankenschwester
- ein zertifizierter Diabetes-Pädagoge
- ein Apotheker
- ein Zahnarzt
- ein Augenarzt
- ein Fußpfleger oder Fußarzt für die Fußpflege
- ein Sozialarbeiter, der Ihnen helfen kann, finanzielle Hilfe für die Behandlung und die Gemeinschaftsressourcen zu finden
- ein Berater oder ein anderer Psychiater
Wenn Sie Mitglieder Ihres Gesundheitspflegeteams sehen, stellen Sie Fragen. Schreiben Sie eine Liste von Fragen, die Sie vor Ihrem Besuch haben, damit Sie nicht vergessen, was Sie fragen möchten
Sie sollten Ihr medizinisches Betreuungsteam mindestens zweimal im Jahr sehen und häufiger, wenn Sie Probleme haben oder Schwierigkeiten haben, Ihre Blutzucker-, Blutdruck- oder Cholesterinwerte zu erreichen. Vergewissern Sie sich bei jedem Besuch, dass Sie einen Blutdruck-, Fuß- und Gewichtskontrolle haben; und überprüfen Sie Ihren Selbsthilfeplan. Sprechen Sie mit Ihrem Gesundheitsteam über Ihre Medikamente und ob Sie sie anpassen müssen. Eine routinemäßige Gesundheitsversorgung hilft Ihnen, gesundheitliche Probleme frühzeitig zu erkennen und zu behandeln, oder kann Ihnen helfen, sie zu verhindern.
Sprechen Sie mit Ihrem Arzt darüber, welche Impfstoffe Sie erhalten sollten um nicht krank zu werden, wie Grippeimpfung und Lungenentzündung. Die Vorbeugung von Krankheiten ist ein wichtiger Teil bei der Behandlung von Diabetes. Ihr Blutzuckerspiegel erhöht sich wahrscheinlich, wenn Sie krank sind oder eine Infektion haben. Erfahren Sie mehr darüber , wie Sie sich um Ihren Diabetes kümmern, wenn Sie krank sind oder wenn Sie zu besonderen Zeiten unterwegs sind .
Gehen Sie mit Ihrem Diabetes gesund um
Sich gestresst, traurig oder wütend zu fühlen, ist häufig, wenn Sie mit Diabetes leben. Stress kann Ihren Blutzuckerspiegel erhöhen, aber Sie können lernen, wie Sie Ihren Stress senken können. Versuchen Sie, tief zu atmen, zu gärtnern, einen Spaziergang zu machen, Yoga zu machen, zu meditieren, ein Hobby zu machen oder Ihre Lieblingsmusik zu hören. Erwägen Sie die Teilnahme an einem Diabetesausbildungsprogramm oder einer Selbsthilfegruppe, die Ihnen Techniken zur Stressbewältigung vermittelt. Erfahren Sie mehr über gesunde Wege, mit Stress umzugehen .
Depression ist häufig bei Menschen mit einer chronischen oder langfristigen Krankheit . Depressionen können Ihren Bemühungen, Ihren Diabetes zu kontrollieren, im Weg stehen. Bitten Sie um Hilfe, wenn Sie sich nicht wohl fühlen. Ein Psychiater, eine Unterstützungsgruppe, ein Mitglied des Klerus, ein Freund oder ein Familienmitglied, das auf Ihre Gefühle hört, kann Ihnen helfen, sich besser zu fühlen.
Versuchen Sie, jede Nacht 7 bis 8 Stunden Schlaf zu bekommen. Genug Schlaf kann helfen, Ihre Stimmung und Energie zu verbessern. Sie können Maßnahmen ergreifen, um Ihre Schlafgewohnheiten zu verbessern . Wenn Sie sich tagsüber oft schläfrig fühlen, können Sie eine obstruktive Schlafapnoe haben , ein Zustand, in dem Ihre Atmung während der Nacht mehrmals kurz anhält. Schlafapnoe ist häufig bei Menschen mit Diabetes. Sprechen Sie mit Ihrem Gesundheitsteam, wenn Sie glauben, dass Sie ein Schlafproblem haben.
Denken Sie daran, Diabetes zu verwalten ist nicht einfach, aber es ist es wert.
Insulin, Medikamente und andere Diabetesbehandlungen
Die Einnahme von Insulin oder anderen Diabetesmedikamenten ist oft Teil der Behandlung von Diabetes. Zusammen mit einer gesunden Ernährung und körperlicher Aktivität kann die Medizin Ihnen helfen, die Krankheit zu bewältigen. Einige andere Behandlungsmöglichkeiten sind ebenfalls verfügbar.
Welche Medikamente könnte ich für Diabetes nehmen?
Die Medizin, die Sie einnehmen, hängt von Ihrem Diabetes-Typ ab und davon, wie gut das Medikament Ihren Blutzuckerspiegel reguliert, auch Blutzucker genannt. Andere Faktoren, wie Ihre anderen Gesundheitsbedingungen, Medikamentenkosten und Ihr Tagesablauf, können eine Rolle bei der Einnahme von Diabetes einnehmen.
Diabetes Typ 1
Wenn Sie Diabetes Typ 1 haben , müssen Sie Insulin nehmen, weil Ihr Körper dieses Hormonnicht mehr produziert . Sie müssen mehrmals täglich Insulin einnehmen, auch zu den Mahlzeiten. Sie könnten auch eine Insulinpumpe verwenden , die Ihnen während des Tages kleine, stetige Dosen gibt.
Typ 2 Diabetes
Manche Menschen mit Typ-2-Diabetes können ihre Krankheit bewältigen, indem sie sich gesund ernähren und körperlich aktiver sind. Viele Menschen mit Typ-2-Diabetes benötigen auch Diabetes-Medikamente. Diese Medikamente können Diabetes-Pillen oder Medikamente, die Sie unter Ihre Haut injizieren, wie Insulin, einschließen. Im Laufe der Zeit benötigen Sie möglicherweise mehr als ein Diabetes-Medikament, um Ihren Blutzuckerspiegel zu kontrollieren. Auch wenn Sie kein Insulin nehmen, benötigen Sie es möglicherweise zu bestimmten Zeiten, z. B. während der Schwangerschaft oder im Krankenhaus.
Schwangerschaftsdiabetes
Wenn Sie einen Schwangerschaftsdiabetes haben , sollten Sie zunächst versuchen, Ihren Blutzuckerspiegel zu kontrollieren, indem Sie gesunde Nahrungsmittel auswählen und sich regelmäßig körperlich betätigen. Wenn Sie Ihr Blutzuckerziel nicht erreichen können, wird Ihr Gesundheitsteam mit Ihnen über Diabetesmedikamente wie Insulin oder die Diabetes-Pille Metformin sprechen, die Sie während der Schwangerschaft möglicherweise nicht einnehmen können. Wenn Ihr Blutzuckerspiegel sehr hoch ist, kann Ihr Gesundheitsteam Sie sofort mit Diabetesmedikamenten beginnen lassen.
Egal, welche Art von Diabetes Sie haben, kann die Einnahme von Diabetes Medikamente jeden Tag wie eine Last manchmal fühlen. Sie können auch Medikamente für andere gesundheitliche Probleme wie Bluthochdruck oder hohe Cholesterinwerte als Teil Ihres Diabetes-Plans benötigen.
Was sind die verschiedenen Arten von Insulin?
Verschiedene Arten von Insulin sind verfügbar. Jeder Typ beginnt mit einer anderen Geschwindigkeit zu arbeiten, bekannt als „Onset“, und seine Wirkung dauert eine andere Zeitspanne, die als „Dauer“ bezeichnet wird. Die meisten Arten von Insulin erreichen einen Höhepunkt, wenn sie den stärksten Effekt haben. Dann klingen die Wirkungen des Insulins in den nächsten Stunden ab.
| Arten von Insulin und wie sie arbeiten | |||
| Insulintyp | Wie schnell es anfängt zu arbeiten (Beginn) | Wenn es seinen Höhepunkt erreicht | Wie lange dauert es (Dauer) |
| Schnellwirkend | Etwa 15 Minuten nach der Injektion | 1 Stunde | 2 bis 4 Stunden |
| Kurzzeitig, auch als regulär bezeichnet | Innerhalb von 30 Minuten nach der Injektion | 2 bis 3 Stunden | 3 bis 6 Stunden |
| Zwischenwirkend | 2 bis 4 Stunden nach der Injektion | 4 bis 12 Stunden | 12 bis 18 Stunden |
| Langsam wirkend | Einige Stunden nach der Injektion | Spitze nicht | 24 Stunden;einige dauern länger |
Die obige Grafik zeigt Durchschnittswerte. Befolgen Sie den Rat Ihres Arztes, wann und wie Sie Ihr Insulin einnehmen. Ihr Arzt empfiehlt möglicherweise auch vorgemischtes Insulin, bei dem es sich um eine Mischung aus zwei Arten von Insulin handelt. Einige Arten von Insulin kosten mehr als andere, also sprechen Sie mit Ihrem Arzt über Ihre Möglichkeiten, wenn Sie über Kosten besorgt sind.
Was sind die verschiedenen Möglichkeiten, Insulin einzunehmen?
Die Art, wie Sie Insulin einnehmen, hängt von Ihrem Lebensstil, Ihrem Versicherungsplan und Ihren Präferenzen ab. Sie können entscheiden, dass Nadeln nicht für Sie sind und eine andere Methode bevorzugen. Sprechen Sie mit Ihrem Arzt über die Möglichkeiten, die am besten für Sie sind. Die meisten Menschen mit Diabetes verwenden eine Nadel und eine Spritze, einen Stift oder eine Insulinpumpe. Inhalatoren, Injektionsöffnungen und Jet-Injektoren sind weniger verbreitet.
Nadel und Spritze
Sie geben sich Insulinspritzen mit einer Nadel und einer Spritze . Sie werden Ihre Dosis Insulin aus der Durchstechflasche oder Flasche in die Spritze aufziehen. Insulin wirkt am schnellsten, wenn Sie es in Ihren Bauch injizieren, aber Sie sollten Spots drehen, wo Sie Insulin injizieren. Andere Injektionsstellen sind Oberschenkel, Gesäß oder Oberarm. Einige Menschen mit Diabetes, die Insulin einnehmen, benötigen zwei bis vier Schüsse pro Tag, um ihre Blutzuckerwerte zu erreichen. Andere können einen einzigen Schuss machen.
Stift
Ein Insulin-Stift sieht wie ein Stift aus, hat aber eine Nadel für seinen Punkt. Einige Insulin-Pens kommen mit Insulin gefüllt und sind Einweg. Andere bieten Platz für eine Insulinpatrone, die Sie nach Gebrauch einsetzen und dann wieder einsetzen. Insulinpens kosten mehr als Nadeln und Spritzen, aber viele Menschen finden sie leichter zu benutzen.
Pumpe
Eine Insulinpumpe ist eine kleine Maschine, die Ihnen über den Tag hinweg kleine, stetige Dosen Insulin verabreicht. Sie tragen eine Art von Pumpe außerhalb Ihres Körpers auf einem Gürtel oder in einer Tasche oder einem Beutel. Die Insulinpumpe verbindet sich mit einem kleinen Plastikschlauch und einer sehr kleinen Nadel. Du steckst die Nadel unter deine Haut und sie bleibt mehrere Tage an Ort und Stelle. Insulin pumpt dann 24 Stunden am Tag von der Maschine durch die Röhre in Ihren Körper. Sie können sich auch Insulin zu den Mahlzeiten über die Pumpe verabreichen. Eine andere Art von Pumpe hat keine Schläuche und haftet direkt auf Ihrer Haut, wie eine selbstklebende Hülse.
Inhalator
Eine andere Möglichkeit, Insulin zu nehmen, ist das Einatmen von pulverisiertem Insulin aus einem Inhalator in den Mund. Das Insulin gelangt in Ihre Lungen und bewegt sich schnell in Ihr Blut. Inhalatives Insulin ist nur für Erwachsene mit Typ 1 oder Typ 2 Diabetes.
Injektionsöffnung
Ein Injektionsport hat eine kurze Röhre, die Sie in das Gewebe unter der Haut einführen. Auf der Hautoberfläche hält ein Klebepflaster oder ein Pflaster den Port an Ort und Stelle. Sie injizieren Insulin durch den Port mit einer Nadel und Spritze oder einem Insulinpen. Der Port bleibt einige Tage bestehen und ersetzt dann den Port. Mit einem Injektionsport punktieren Sie Ihre Haut nicht mehr für jeden einzelnen Schuss, wenn Sie einen neuen Port anlegen.
Jet-Injektor
Dieses Gerät sendet ein feines Spray von Insulin in die Haut mit hohem Druck statt mit einer Nadel, um das Insulin zu liefern.
Welche oralen Medikamente behandeln Typ-2-Diabetes?
Sie benötigen möglicherweise Medikamente zusammen mit gesunden Essgewohnheiten und körperlichen Aktivitäten, um Ihren Typ-2-Diabetes zu verwalten. Sie können viele Diabetesmedikamente oral einnehmen. Diese Arzneimittel werden als orale Arzneimittel bezeichnet.
Die meisten Menschen mit Typ-2-Diabetes beginnen mit einer Behandlung mit Metformin Pillen. Metformin kommt auch als Flüssigkeit. Metformin senkt die Menge an Glukose, die Ihre Leber produziert, und hilft Ihrem Körper, Insulin besser zu nutzen. Dieses Medikament kann Ihnen helfen, eine kleine Menge an Gewicht zu verlieren.
Andere orale Arzneimittel wirken auf unterschiedliche Weise, um den Blutzuckerspiegel zu senken. Möglicherweise müssen Sie nach einer Weile ein anderes Arzneimittel zur Behandlung von Diabetes hinzufügen oder eine Kombinationstherapie anwenden. Die Kombination von zwei oder drei Arten von Diabetesmedikamenten kann den Blutzuckerspiegel mehr senken als die Einnahme von nur einem Medikament.
Welche anderen injizierbaren Medikamente behandeln Typ-2-Diabetes?
Neben Insulin sind andere Arten von injizierten Medikamenten verfügbar. Diese Medikamente helfen, den Blutzuckerspiegel nach dem Essen zu hoch zu halten. Sie können dazu führen, dass Sie sich weniger hungrig fühlen und Ihnen helfen, Gewicht zu verlieren. Andere injizierbare Medikamente sind kein Ersatz für Insulin. Erfahren Sie mehr über injizierbare Noninsulin-Medikamente .
Was sollte ich über Nebenwirkungen von Diabetesmedikamenten wissen?
Nebenwirkungen sind Probleme, die von einer Medizin herrühren. Einige Diabetesmedikamente können Hypoglykämie verursachen , auch niedriger Blutzucker genannt, wenn Sie Ihre Arzneimittel nicht mit Nahrung und Aktivität ausgleichen.
Fragen Sie Ihren Arzt, ob Ihr Diabetes-Medikament Hypoglykämie oder andere Nebenwirkungen wie Magenverstimmung und Gewichtszunahme verursachen kann. Nehmen Sie Ihre Diabetesmedikamente, wie Sie von Ihrem Arzt angewiesen wurden, um Nebenwirkungen und Diabetesprobleme zu vermeiden.
Habe ich andere Behandlungsmöglichkeiten für meinen Diabetes?
Wenn Medikamente und Änderungen des Lebensstils nicht ausreichen, um Ihren Diabetes zu behandeln, kann eine weniger häufige Behandlung eine Option sein. Andere Behandlungen umfassen bariatrische Operationen für bestimmte Menschen mit Typ-1- oder Typ-2-Diabetes und eine künstliche Pankreas- und Pankreas-Inseltransplantation für einige Menschen mit Typ-1-Diabetes.
Bariatrische Chirurgie
Auch als Gewichtsverlust Chirurgie oder metabolische Chirurgie, kann bariatric Chirurgie einige Menschen mit Fettleibigkeit und Typ-2-Diabetes eine große Menge an Gewicht verlieren und normale Blutzuckerspiegel wieder zu gewinnen. Einige Menschen mit Diabetes benötigen möglicherweise nach einer bariatrischen Operation kein Diabetesmedikament mehr. Ob und wie lange sich der Blutzuckerspiegel verbessert, scheint sich je nach Patient, Art der Gewichtsabnahme und Gewicht zu ändern. Andere Faktoren umfassen, wie lange jemand Diabetes hatte und ob die Person Insulin verwendet oder nicht.
Jüngste Forschungsergebnisse deuten darauf hin, dass eine Operation zur Gewichtsreduktion auch dazu beitragen kann, die Blutzuckerkontrolle bei Menschen mit Typ-1-Diabetes, die übergewichtig sind, zu verbessern. 2
Forscher untersuchen die Langzeitergebnisse der bariatrischen Chirurgie bei Menschen mit Diabetes Typ 1 und Typ 2.
Künstliche Bauchspeicheldrüse
Das NIDDK hat eine wichtige Rolle bei der Entwicklung der „künstlichen Bauchspeicheldrüse“ -Technologie gespielt. Eine künstliche Bauchspeicheldrüse ersetzt manuelle Blutzuckertests und die Verwendung von Insulinspritzen oder einer Pumpe. Ein einziges System überwacht den Blutzuckerspiegel rund um die Uhr und liefert automatisch Insulin oder eine Kombination aus Insulin und einem zweiten Hormon, Glucagon. Das System kann auch fernüberwacht werden, beispielsweise von Eltern oder medizinischem Personal.
Im Jahr 2016 genehmigte die FDA eine Art künstliches Pankreas-System, das als hybrides geschlossenes System bezeichnet wird. Dieses System testet Ihren Glukosespiegel alle 5 Minuten während des Tages und der Nacht und gibt Ihnen automatisch die richtige Menge an Insulin.
Sie müssen die Insulinmenge, die die Pumpe zu den Mahlzeiten liefert, noch manuell anpassen. Aber die künstliche Bauchspeicheldrüse kann Sie von einigen der täglichen Aufgaben befreien, die notwendig sind, um Ihren Blutzucker stabil zu halten – oder Ihnen helfen, die Nacht durchzuschlafen, ohne Ihre Glukose zu wecken und zu testen oder Medikamente zu nehmen.
Das hybride Closed-Loop-System wird voraussichtlich 2017 in den USA verfügbar sein. Sprechen Sie mit Ihrem Arzt, ob dieses System für Sie geeignet ist.
Das NIDDK hat mehrere wichtige Studien zu verschiedenen Arten von künstlichen Pankreas-Geräten finanziert, um Menschen mit Typ-1-Diabetes besser bei der Behandlung ihrer Krankheit zu helfen. Die Geräte können auch Menschen mit Typ-2-Diabetes und Schwangerschaftsdiabetes helfen.
Pankreasinseltransplantation
Pankreas-Insel-Transplantation ist eine experimentelle Behandlung für schlecht kontrollierten Typ-1-Diabetes. Pankreasinseln sind Cluster von Zellen in der Bauchspeicheldrüse , die das Hormon Insulin bilden. Beim Typ-1-Diabetes greift das körpereigene Immunsystem diese Zellen an. Ein Pankreas-Insel-Transplantat ersetzt zerstörte Inseln durch neue, die Insulin produzieren und freisetzen. Dieses Verfahren nimmt Inseln aus der Bauchspeicheldrüse eines Organspenders und überträgt sie auf eine Person mit Typ-1-Diabetes. Da die Forscher noch an der Pankreasinseltransplantation arbeiten, steht das Verfahren nur Personen zur Verfügung, die an Forschungsstudien teilnehmen.
Diabetes-Diät, Essen und körperliche Aktivität
Ernährung und körperliche Aktivität sind wichtige Bestandteile eines gesunden Lebensstils, wenn Sie Diabetes haben. Zusammen mit anderen Vorteilen hilft Ihnen ein gesunder Ernährungsplan und eine aktive Aktivität dabei, Ihren Blutzuckerspiegel , auch Blutzucker genannt, in Ihrem Zielbereich zu halten. Um Ihren Blutzucker zu regulieren, müssen Sie das, was Sie essen und trinken, mit körperlicher Aktivität und Diabetes-Medikamenten ausgleichen, wenn Sie welche einnehmen. Was Sie essen, wie viel Sie essen und wann Sie essen, ist alles wichtig, um Ihren Blutzuckerspiegel in dem Bereich zu halten, den Ihr Gesundheitsteam empfiehlt.
Aktiver zu werden und Veränderungen in dem, was du isst und trinkst, kann auf den ersten Blick herausfordernd erscheinen. Sie können es leichter finden, mit kleinen Änderungen zu beginnen und Hilfe von Ihrer Familie, Freunden und dem Gesundheitsteam zu erhalten.
Gut zu essen und an den meisten Tagen der Woche körperlich aktiv zu sein, kann dir helfen
- Halten Sie Ihren Blutzuckerspiegel, Blutdruck und Cholesterin in Ihren Zielbereichen
- Gewicht verlieren oder bei einem gesunden Gewicht bleiben
- Diabetesprobleme verhindern oder verzögern
- fühle mich gut und habe mehr Energie
Welche Lebensmittel kann ich essen, wenn ich Diabetes habe?
Sie können sich Sorgen machen, dass Diabetes bedeutet, ohne Lebensmittel zu gehen, die Sie genießen. Die gute Nachricht ist, dass Sie immer noch Ihre Lieblingsspeisen essen können, aber Sie müssen vielleicht kleinere Portionen essen oder sie weniger oft genießen. Ihr Gesundheitsteam wird Ihnen helfen, einen Diabetes-Ernährungsplan für Sie zu erstellen, der Ihren Bedürfnissen und Vorlieben entspricht.
Der Schlüssel zum Essen mit Diabetes ist, eine Vielzahl von gesunden Lebensmitteln aus allen Lebensmittelgruppen zu essen, in den Mengen, die Ihr Speiseplan skizziert.
Die Essensgruppen sind
- Gemüse
- nicht stärkehaltig: enthält Brokkoli, Karotten, Gemüse, Paprika und Tomaten
- stärkehaltig: enthält Kartoffeln, Mais und grüne Erbsen
- Früchte – einschließlich Orangen, Melonen, Beeren, Äpfel, Bananen und Trauben
- Körner – mindestens die Hälfte Ihrer Körner für den Tag sollte Vollkorn sein
- umfasst Weizen, Reis, Hafer, Maismehl, Gerste und Quinoa
- Beispiele: Brot, Nudeln, Müsli und Tortillas
- Eiweiß
- mageres Fleisch
- Huhn oder Truthahn ohne die Haut
- Fisch
- Eier
- Nüsse und Erdnüsse
- getrocknete Bohnen und bestimmte Erbsen, wie Kichererbsen und Erbsen
- Fleischersatz wie Tofu
- fettarm oder fettarm
- Milch oder laktosefreie Milch, wenn Sie Laktoseintoleranz haben
- Joghurt
- Käse
Essen Sie Nahrungsmittel mit herzgesunden Fetten und Vitamin B6, die hauptsächlich aus diesen Lebensmitteln stammen:
- Öle, die bei Raumtemperatur flüssig sind, wie Canola und Olivenöl
- Nüsse und Samen
- herzgesunder Fisch wie Lachs, Thunfisch und Makrele
- avocado
Verwenden Sie Öle beim Kochen von Lebensmitteln anstelle von Butter, Sahne, Backfett, Schmalz oder Stick Margarine.
Welche Nahrungsmittel und Getränke sollte ich begrenzen, wenn ich Diabetes habe?
Lebensmittel und Getränke zu begrenzen, gehören
- frittierte Lebensmittel und andere Lebensmittel, die reich an gesättigten Fettsäuren und Transfetten sind
- Lebensmittel mit hohem Salzgehalt, auch Natrium genannt
- Süßigkeiten wie Backwaren, Süßigkeiten und Eis
- Getränke mit Zuckerzusatz , wie Saft, normales Soda und regelmäßige Sport- oder Energiegetränke
Trinken Sie Wasser statt gesüßte Getränke. Erwägen Sie, einen Zuckerersatz in Ihrem Kaffee oder Tee zu verwenden.
Wenn du Alkohol trinkst, trinke mäßig – nicht mehr als ein Getränk pro Tag, wenn du eine Frau bist, oder zwei Drinks pro Tag, wenn du ein Mann bist. Wenn Sie Insulin oder Diabetesmedikamente verwenden, die die Menge an Insulin erhöhen, die Ihr Körper produziert, kann Alkohol Ihren Blutzuckerspiegel zu niedrig fallen lassen. Dies gilt insbesondere, wenn Sie eine Weile nicht gegessen haben. Am besten isst du etwas, wenn du Alkohol trinkst.
Wann sollte ich essen, wenn ich Diabetes habe?
Manche Menschen mit Diabetes müssen jeden Tag ungefähr zur gleichen Zeit essen. Andere können mit dem Zeitpunkt ihrer Mahlzeiten flexibler sein. Abhängig von Ihrem Diabetesmedikament oder Ihrer Insulinart müssen Sie möglicherweise jeden Tag zur gleichen Zeit die gleiche Menge Kohlenhydrate zu sich nehmen. Wenn Sie „Mahlzeiten“ Insulin nehmen, kann Ihr Ernährungsplan flexibler sein.
Wenn Sie bestimmte Diabetesmedikamente oder Insulin verwenden und Sie eine Mahlzeit überspringen oder verzögern, kann Ihr Blutzuckerspiegel zu niedrig fallen. Fragen Sie Ihr Gesundheitsteam, wann Sie essen sollten und ob Sie vor und nach körperlicher Aktivität essen sollten.
Wie viel kann ich essen, wenn ich Diabetes habe?
Das Essen der richtigen Menge an Nahrung wird Ihnen auch helfen, Ihren Blutzuckerspiegel und Ihr Gewicht zu verwalten. Ihr Gesundheitsteam kann Ihnen helfen, herauszufinden, wie viel Essen und wie viele Kalorien Sie jeden Tag essen sollten.
Gewichtsverlust Planung
Wenn Sie übergewichtig sind oder Fettleibigkeit haben , arbeiten Sie mit Ihrem Gesundheitsteam zusammen, um einen Gewichtsverlustplan zu erstellen.
Um Gewicht zu verlieren, müssen Sie weniger Kalorien zu sich nehmen und weniger gesunde Nahrungsmittel durch Nahrungsmittel ersetzen, die weniger Kalorien, Fett und Zucker enthalten.
Wenn Sie Diabetes haben, übergewichtig oder fettleibig sind und planen, ein Baby zu bekommen, sollten Sie versuchen, überschüssiges Gewicht zu verlieren, bevor Sie schwanger werden.
Kohlenhydrate zählen
Beim Kohlenhydrat-Zählen müssen Sie die Menge an Kohlenhydraten, die Sie täglich essen und trinken, im Auge behalten. Da Kohlenhydrate in Ihrem Körper in Glukose umgewandelt werden, beeinflussen sie Ihren Blutzuckerspiegel mehr als andere Nahrungsmittel. Carb-Zählung kann Ihnen helfen, Ihren Blutzuckerspiegel zu verwalten. Wenn Sie Insulin zu sich nehmen , können Sie durch das Zählen der Kohlenhydrate herausfinden, wie viel Insulin Sie einnehmen müssen.
Die richtige Menge an Kohlenhydraten hängt davon ab, wie Sie mit Ihrem Diabetes umgehen, einschließlich Ihrer körperlichen Aktivität und welcher Medikamente Sie einnehmen. Ihr Gesundheitsteam kann Ihnen bei der Erstellung eines persönlichen Ernährungsplans helfen, der auf der Zählung von Kohlenhydraten basiert.
Die Menge an Kohlenhydraten in Lebensmitteln wird in Gramm gemessen. Kohlenhydrate in Gramm zu zählen, was Sie essen, müssen Sie
- lernen Sie, welche Lebensmittel Kohlenhydrate haben
- Lesen Sie die Nährwertkennzeichnung oder erfahren Sie, wie viele Gramm Kohlenhydrate in den Lebensmitteln, die Sie zu sich nehmen, geschätzt werden
- Fügen Sie die Gramm Kohlenhydrate von jedem Essen hinzu, das Sie essen, um Ihren Gesamtbetrag für jede Mahlzeit und für den Tag zu erhalten
Die meisten Kohlenhydrate stammen aus Stärke, Früchten, Milch und Süßigkeiten. Versuchen Sie, Kohlenhydrate mit Zuckerzusatz oder solche mit raffinierten Körnern wie Weißbrot und weißem Reis zu begrenzen. Stattdessen essen Kohlenhydrate aus Obst, Gemüse, Vollkornprodukten, Bohnen und fettarme oder fettfreie Milch.
Was ist medizinische Ernährungstherapie?
Medizinische Ernährungstherapie ist ein Service von einem RD, um persönliche Ernährungspläne basierend auf Ihren Bedürfnissen und Vorlieben zu erstellen. Für Menschen mit Diabetes hat sich gezeigt, dass die medizinische Ernährungstherapie das Diabetesmanagement verbessert. Medicare zahlt für die medizinische Ernährungstherapie für Menschen mit Diabetes. Wenn Sie eine andere Versicherung als Medicare haben, fragen Sie, ob sie eine medizinische Ernährungstherapie für Diabetes abdeckt.
Werden Nahrungsergänzungsmittel und Vitamine meinem Diabetes helfen?
Es gibt keine eindeutigen Beweise dafür, dass Nahrungsergänzungsmittel eingenommen werden Wie Vitamine, Mineralien, Kräuter oder Gewürze können helfen, Diabetes zu verwalten. 1 Sie benötigen möglicherweise Ergänzungen, wenn Sie nicht genügend Vitamine und Mineralstoffe aus Lebensmitteln erhalten können. Sprechen Sie mit Ihrem Arzt, bevor Sie irgendwelche Nahrungsergänzungsmittel einnehmen, da einige Nebenwirkungen verursachen oder beeinflussen können, wie Ihre Medikamente wirken.
Warum sollte ich körperlich aktiv sein, wenn ich Diabetes habe?
Körperliche Aktivität ist ein wichtiger Teil der Verwaltung Ihres Blutzuckerspiegels und gesund zu bleiben. Aktiv zu sein hat viele gesundheitliche Vorteile.
Physische Aktivität
- senkt den Blutzuckerspiegel
- senkt den Blutdruck
- verbessert den Blutfluss
- verbrennt zusätzliche Kalorien, so dass Sie Ihr Gewicht bei Bedarf niedrig halten können
- verbessert deine Stimmung
- kann Stürze verhindern und das Gedächtnis bei älteren Erwachsenen verbessern
- kann Ihnen helfen, besser zu schlafen
Wenn Sie übergewichtig sind, kann die Kombination von körperlicher Aktivität mit einem kalorienreduzierten Ernährungsplan zu noch mehr Vorteilen führen.
Schon kleine Mengen an körperlicher Aktivität können helfen. Experten schlagen vor, dass Sie mindestens 30 Minuten moderate oder starke körperliche Aktivität an 5 Tagen der Woche anstreben. 3 Mäßige Aktivität fühlt sich etwas schwer an, und heftige Aktivität ist intensiv und fühlt sich hart an. Wenn Sie abnehmen oder die Gewichtsabnahme beibehalten möchten, müssen Sie an 5 Tagen der Woche mindestens 60 Minuten körperlicher Aktivität nachgehen.
Sei geduldig. Es kann einige Wochen dauern, bis Sie körperliche Veränderungen feststellen.
Wie kann ich bei Diabetes körperlich aktiv sein?
Achten Sie darauf, vor, während und nach dem Training Wasser zu trinken, um gut hydriert zu bleiben. Im Folgenden sind einige andere Tipps für die sichere körperliche Aktivität, wenn Sie an Diabetes leiden.
Vorausplanen
Sprechen Sie mit Ihrem Gesundheitsteam, bevor Sie eine neue Routine für körperliche Aktivität beginnen, insbesondere wenn Sie andere gesundheitliche Probleme haben. Ihr Gesundheitsteam teilt Ihnen einen Zielbereich für Ihren Blutzuckerspiegel mit und schlägt vor, wie Sie sicher aktiv sein können.
Ihr Gesundheitsteam kann Ihnen auch helfen, die beste Tageszeit für Ihre körperliche Aktivität zu bestimmen, basierend auf Ihrem Tagesplan, Ihrem Ernährungsplan und Ihren Diabetesmedikamenten. Wenn Sie Insulin nehmen, müssen Sie die Aktivität, die Sie mit Ihren Insulindosen und Mahlzeiten machen, ausbalancieren, damit Sie keinen niedrigen Blutzuckerspiegel erhalten.
Vermeiden Sie niedrigen Blutzucker
Weil körperliche Aktivität Ihren Blutzucker senkt, sollten Sie sich gegen niedrige Blutzuckerspiegel, auch Hypoglykämie genannt, schützen . Sie haben am wahrscheinlichsten Hypoglykämie, wenn Sie Insulin oder bestimmte andere Diabetesmedikamente wie Sulfonylharnstoff einnehmen . Hypoglykämie kann auch nach einem langen intensiven Training auftreten oder wenn Sie eine Mahlzeit ausgelassen haben, bevor Sie aktiv sind. Hypoglykämie kann während oder bis zu 24 Stunden nach körperlicher Aktivität auftreten.
Planung ist der Schlüssel zur Verhinderung von Hypoglykämie. Wenn Sie beispielsweise Insulin einnehmen, könnte Ihr Arzt Ihnen vor oder während oder nach körperlicher Aktivität, insbesondere intensiver körperlicher Betätigung, vorschlagen, weniger Insulin einzunehmen oder einen kleinen Snack mit Kohlenhydraten zu sich zu nehmen.
Möglicherweise müssen Sie Ihren Blutzuckerspiegel vor, während und direkt nach der körperlichen Aktivität überprüfen.
Pass auf deine Füße auf
Menschen mit Diabetes können aufgrund schlechter Durchblutung und Nervenschäden, die durch einen hohen Blutzuckerspiegel entstehen können, Probleme mit ihren Füßen haben. Um Fußprobleme zu vermeiden, sollten Sie bequeme, unterstützende Schuhe tragen und Ihre Füßevor, während und nach körperlicher Aktivität pflegen .
Welche körperlichen Aktivitäten sollte ich bei Diabetes machen?
Die meisten Arten von körperlicher Aktivität können Ihnen helfen, sich um Ihren Diabetes zu kümmern. Bestimmte Aktivitäten können für manche Menschen unsicher sein, wie zum Beispiel Menschen mit Sehschwäche oder Nervenschäden an ihren Füßen. Fragen Sie Ihr Gesundheitsteam, welche körperlichen Aktivitäten für Sie sicher sind. Viele Menschen entscheiden sich für ihre Aktivitäten mit Freunden oder Familienmitgliedern zu gehen.
Wenn Sie jede Woche verschiedene Arten körperlicher Aktivität machen, profitieren Sie am meisten von der Gesundheit. Durch das Mischen wird auch die Langeweile reduziert und die Wahrscheinlichkeit, verletzt zu werden, verringert. Versuchen Sie diese Optionen für körperliche Aktivität.
Fügen Sie Ihrer täglichen Routine zusätzliche Aktivitäten hinzu
Wenn Sie inaktiv waren oder eine neue Aktivität versuchen, beginnen Sie langsam mit 5 bis 10 Minuten pro Tag. Dann fügen Sie jede Woche etwas mehr Zeit hinzu. Erhöhen Sie die tägliche Aktivität, indem Sie weniger Zeit vor einem Fernseher oder einem anderen Bildschirm verbringen. Probieren Sie diese einfachen Möglichkeiten aus, um jeden Tag körperliche Aktivitäten in Ihrem Leben hinzuzufügen:
- Gehen Sie herum, während Sie am Telefon oder während der Fernsehwerbung sprechen.
- Machen Sie Hausarbeiten, wie Arbeiten im Garten, harken Sie Blätter, putzen Sie das Haus oder waschen Sie das Auto.
- Parken Sie am Ende des Parkplatzes des Einkaufszentrums und gehen Sie zum Geschäft.
- Nimm die Treppe anstelle des Aufzugs.
- Machen Sie Ihre Familienausflüge aktiv, wie zum Beispiel eine Familienfahrradtour oder einen Spaziergang in einem Park.
Wenn Sie längere Zeit sitzen, z. B. am Schreibtisch arbeiten oder fernsehen, machen Sie jede halbe Stunde eine leichte Aktivität für 3 Minuten oder mehr. leichte Aktivitäten umfassen
- Beinlifte oder Verlängerungen
- Überkopfarm dehnt sich aus
- Schreibtischstuhl schwenkbar
- Torso Twists
- Seiten Ausfallschritte
- Gehen an Ort und Stelle
Aerobic ausüben
Aerobes Training ist Aktivität, die dein Herz höher schlagen lässt und dich schwerer atmen lässt. Sie sollten versuchen, an den meisten Tagen der Woche 30 Minuten lang Aerobic zu machen. Sie müssen nicht alle Aktivitäten gleichzeitig durchführen. Sie können diese Minuten im Laufe des Tages in einige Male aufteilen.
Um das Beste aus Ihrer Aktivität herauszuholen, trainieren Sie auf einem moderaten bis kräftigen Niveau. Versuchen
- zügig gehen oder wandern
- Treppen steigen
- Schwimmen oder Wasser-Aerobic-Kurs
- Tanzen
- Fahrradfahren oder ein stationäres Fahrrad
- einen Übungskurs nehmen
- Basketball, Tennis oder andere Sportarten spielen
Sprechen Sie mit Ihrem Gesundheitsteam darüber, wie Sie sich vor und nach dem Training aufwärmen und abkühlen können.
Macht Krafttraining, um Muskeln aufzubauen
Krafttraining ist eine leichte oder moderate körperliche Aktivität, die Muskeln aufbaut und die Knochen gesund hält. Krafttraining ist wichtig für Männer und Frauen. Wenn Sie mehr Muskeln und weniger Körperfett haben, verbrennen Sie mehr Kalorien. Das Verbrennen von mehr Kalorien kann Ihnen helfen, zusätzliches Gewicht zu verlieren und zu halten.
Sie können Krafttraining mit Handgewichten, Gummibändern oder Kraftgeräten machen. Versuche zwei bis drei Mal pro Woche Krafttraining. Beginnen Sie mit einem leichten Gewicht. Steigern Sie langsam Ihre Gewichte, während Ihre Muskeln stärker werden.
Dehnübungen machen
Stretching-Übungen sind leichte oder moderate körperliche Aktivität. Wenn Sie sich dehnen, erhöhen Sie Ihre Flexibilität, senken Ihren Stress und beugen Muskelkater vor.
Sie können aus vielen Arten von Dehnübungen wählen. Yoga ist eine Art von Dehnung, die sich auf Ihre Atmung konzentriert und Ihnen hilft, sich zu entspannen. Auch wenn Sie Probleme beim Bewegen oder Balancieren haben, können bestimmte Arten von Yoga helfen. Zum Beispiel hat Stuhl Yoga Dehnungen, die Sie tun können, wenn Sie auf einem Stuhl sitzen oder sich im Stehen auf einem Stuhl festhalten. Ihr Gesundheitsteam kann Ihnen vorschlagen, ob Yoga für Sie geeignet ist.

